冠状动脉慢性完全闭塞病变介入治疗简易指南
来源:医心网 发布时间:2003-12-18 11:14
一、 慢性完全闭塞病变PCI治疗的目的和意义
严重冠状动脉病变引起心肌供血不足,导致出现心绞痛或者心力衰竭症状,最终发展为缺血性心肌病。慢性完全闭塞病变(CTO)是动脉粥样硬化病变进一步发展为严重狭窄病变的最终状态,由此导致的心肌缺血是除了急性闭塞病变外最严重的状态。但是和一般严重病变相比CTO病变再血管化治疗方案更为困难,更重要的是,由于多数单支CTO病变很少导致不稳定型心绞痛,而是出现逐渐加重的劳力性心绞痛,这种状态单独通过药物治疗就能缓解症状,在这种情况下有人赞成行再血管化治疗,也有反对意见。
一般情况下,良好的侧支循环能逐渐增加心肌灌注和增加运动耐量,但是现已证实良好的侧支循环相当于狭窄程度多至90%的冠状动脉狭窄,似乎不会有人反对单支90%狭窄冠状动脉PTCA治疗,但是很多人会反对单支CTO病变行PTCT或CABG治疗。反对CTO病变行PTCA治疗的原因主要是和90%的狭窄相比PTCA成功率较低,不愿意行CABG的原因是创伤较大。但实际上严格病例选择和操作器械和技术的改进使得CTO的PCI治疗成功率上升至90%,而CABG治疗的成功率接近100%。
另一方面对于多支病变中CTO应该行CABG治疗,因为在这种情况下CABG能达到完全再血管化,而和一般狭窄病变相比危险性并不增加。但是考虑到CABG的长期疗效以及患者不愿意接受开胸有创治疗和CABG术后冠状动脉病变的进展,多支病变的CTO中PTCA治疗仍然有重要的地位。如果CTO病变PTCA成功率是70%,其中70%的多支病变CTO能不用外科手术就达到完全再血管化。现在CTO病变的再狭窄发生率较高,因此重复PTCA的费用和CABG相似,但是重要的是70%的患者会选择创伤更小的治疗,更进一步来说,PTCA治疗后无再狭窄的病例良好的长期预后表明和CABG相比有一定优越性。PTCA再狭窄的问题正在被逐步解决,包括支架置入、药物预防和血管内放射治疗等,从而使得需要重复PTCA的比例下降一半。
除此之外,考虑到动脉粥样硬化性缺血性心脏病是逐步进展的,PTCA具有可重复性治疗原发病变以保持治疗冠状动脉通畅的特点,这点上要优于CABG。尽管微创搭桥术(MIDCAB)创伤降低,但考虑到冠状动脉病变进展的方面MIDCAB很难优于PTCA。当前CABG术后由于移植血管病变或新病变而需要再次血管化治疗的患者数量不断增加,甚至需要再次CABG,这样的病例更多是完全闭塞病变,再次手术的危险性增加,因此这组患者治疗困难。
为了更安全的治疗这些患者以及预防这些患者的进展,熟悉和熟练掌握CTO病变PTCA的技术就更具重要性。有些CTO病变PTCA治疗成功率较高,有些较低,幸运的是被认为对心功能影响较大LAD和LCX的CTO病变,和RCA的CTO病变相比PTCA治疗成功率较高。根据操作者能力选择合适的病例以及器械改进可能是安全治疗难度较大病变的独立相关因素,下面是CTO病变PTCA治疗的技术要点。
二、 CTO病变PTCA成功率
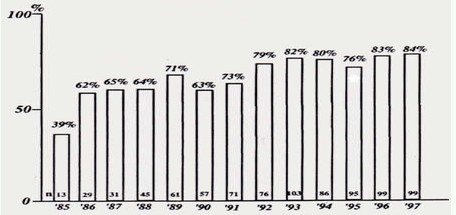
图1 CTO病变首次PTCA治疗成功率年度变化图例
随着治疗例数和经验的增加,CTO病变PTCA成功率呈一学习曲线,另外成功率在1992年似乎是分界点,这可能是由于我们坚持积极使用硬导丝代替软导丝的结果,之后成功率没有显著降低目前所有CTO病变再血管化治疗成功率在80%左右.
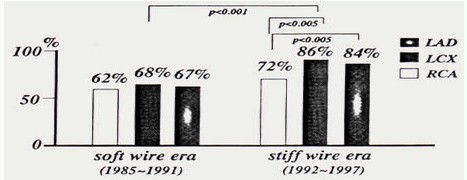
图2 不同病变部位间的成功率
使用硬导丝时LAD、LCX和RCA成功率分别是84%、86%和72%,RCA的CTO病变PTCA成功率最低,表明RCA的CTO病变不是PTCA的良好适应证。主要原因可能是RCA走行弯曲。随着经验的逐步积累推荐CTO病变PTCA的顺序是LAD、LCX,最后是RCA.
三、 CTO病变PTCA要点
详细阅读造影资料
为了增加CTO病变PTCA成功率,重复阅读造影资料是很重要的,目的是完全掌握闭塞冠状动脉的解剖,详细讨论闭塞部位远端和近端的细微改变,以及闭塞部位血管弯曲的可能性和严重性。在操作前大致估计操作成功或者失败后可能的状况也是很重要的。为此强烈推荐在常规PTCA前用大约10分钟时间来详细阅读冠状动脉造影资料,以便发现资料中每帧细微之处,这可能有助于由于操作者遗漏重要之处导致操作失败,大约能增加5-10%的成功可能性。重要的是应该在至少在2个垂直角度并且尽可能多的投照体位反复观察病变,以便能得到阻塞血管的确切图像,能发现小分支和阻塞部位的桥状侧支,并将它们和靶血管分别进行观察。这种做法有助于导丝精确进入到阻塞部位,至少能避由于盲目操作或阅读造影资料的疏漏导致导丝尖端引起小血管穿孔的麻烦。 l CTO病变特征和导丝选择.
CTO病变不同于一般的狭窄病变,因为它没有使导丝通过的血管腔,这有点象急性心肌梗死中的急性闭塞病变,但也有所不同,急性闭塞病变管腔中充满软的血栓,而慢性闭塞病变是在以动脉粥样硬化组织导致的狭窄病变上面覆盖有机化的血栓组织,后者是导致最终慢性闭塞的原因。和急性闭塞病变相比CTO部位较硬,因此一般软导丝很难通过而需要更硬的导丝。
慢性完全闭塞病变组织类型大致有两种:一种主要是由高度机化的狭窄组织最终导致闭塞(图3 :A);另一种是机化的血栓组织和轻度狭窄组织,就象在大多数急性心肌梗死中的阻塞病变那样(图3:B)。很明显这两种病变类型对导丝通过病变时的反应不同。许多基于严重狭窄的慢性闭塞病变硬度有很大差异,从硬的动脉粥样硬化组织到相对软的机化血栓组织,为了将导丝通过闭塞病变部位到达远端管腔而不使用硬导丝通过硬的动脉粥样硬化组织,有效的途径是使导丝走行于相对软的机化血栓中,这样做对于避免进入到假腔也是很重要的。对这些病变合理的选择是首先不要使用尖端较硬的导丝,因为它可能在动脉粥样硬化病变处造成假腔,使得进入到远端真腔更加困难。推送中等硬度导丝进入到相对软的组织通常不会造成假腔。这些CTO病变形态在大多数情况下是锥形阻塞,这种类型常见于CABG术后血管的慢性闭塞病变和劳力性心绞痛。
另一种病变形态类型特点是"突然"形,多数陈旧性心肌梗死慢性完全闭塞病变是这种类型的。在这样的病例中,硬头的导丝对进入到病变部位和到达远端真腔更为有效。通过病变时要有在精确影像引导下导丝突破感觉。根据病变形态选择导丝硬度能更有效的操作导丝,从而提高再血管化的成功率。
考虑到有一些"突然"形态的病变也有象锥形类型那样相对软的机化血栓组织(图3 :C),开始时使用软头导丝是安全的,然后根据病变情况换为硬导丝。较硬的导丝通过病变的能力强但是操纵性差,因此一定要避免过多使用硬导丝。我院在1997年上半年成功PTCA中最终选用的导丝51%是Athlete中等硬度、24%是ACS标准硬度,而最硬的Athlete标准导丝仅仅占6%。
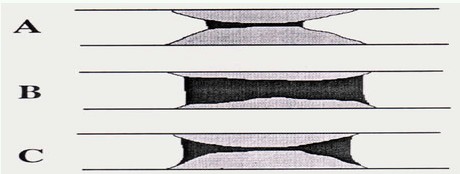
图3 不同的病变形态
CTO病变PCI中球囊的选择和意义
为了使导丝通过慢性闭塞病变,使用穿导丝球囊系统要优于单独使用导丝。通常情况下软头导丝很难通过病变,因此有必要换为中等硬度导丝,然后进一步换为标准导丝,此外同一导丝必须根据病变弯曲其尖端塑成相应的形状,以便能顺利的走行于血管腔。为此单独操纵导丝难度较大,而单轨球囊有一定作用,将穿导丝球囊系统推送到病变附近能快捷而安全的交换导丝或改变导丝尖端形状。毫不夸张的说,CTO病变PTCA中球囊的最大作用是借助球囊能快速交换导丝以及改变导丝尖端形状。
在CTO病变中使用球囊的另一个目的是借助它导丝更易于操纵。导丝在病变中的阻力是导丝操作中重要的一方面,而借助球囊能提供导丝操作更强的支撑力,进一步说使用球囊的目的是获得更合适的跨病变能力,在没有指引导管有效支持的情况下尤为重要。因此CTO病变中球囊是导丝通过病变重要的工具,一般选择内径1.5mm的球囊,首先可以方便操作导丝,然后可以顺利通过病变。
CTO病变PCI治疗指引导管的选择和作用
指引导管的作用和常规PTCA中一样,为导丝操作和球囊提供支持力。对CTO病变PTCA来说指引导管在通过硬病变时的作用有时必要的,通常需要比常规PTCA更优异的导管支持力,对LCX和RCA来说通常需要选择amplatz导管,但是由于指引导管弯曲本身,对选择CTO病变管腔来说它的不利之处是对导丝可操作性差。
如何操作导丝
由于在CTO病变PTCA中通常会使用硬头导丝,和常规PTCA相比操作应该更为慎重。使用硬头导丝时重要的判断是导丝走行的方向,以及根据详细阅读造影资料所做出的正确判断。尽管对硬病变来说需要硬头导丝,但是过渡操作导丝会很容易导致阻塞部位和远端出现冠状动脉夹层,使得推送导丝到远端真腔困难,这是大多数病例CTO病变PTCA治疗失败的主要原因。尽管在CTO病变PTCA中使导丝沿其造成的假腔进入到远端真腔也是一个操作技术,但假腔必须尽可能小,即使在病变长期预后较好以及再血管化治疗有益的病例中。最理想的再血管化是使导丝通过闭塞的真腔后扩张,而不造成少量血液流至远端的长的假腔。
在最短的距离内再血管化需要强支持力下操作导丝,并沿正确的方向精确推送导丝到达病变部位。为此要用左手拇指和食指在1-2mm的范围内推送和回撤导丝,用右手同时操作导丝旋钮器,借此使导丝沿既定的方向前进。这一步骤原则上和常规PTCA操作相似。但是和软头导丝不同的是,硬导丝有可能进入到假腔并使之扩大,因此在推送、回撤和旋转时必须要更加慎重。在1-2mm内推送和回撤导丝并保持导丝尖端呈45-90°的角是很重要的基础操作,这需要一定的锻炼和经验。导丝操作成功的标志是导丝沿既定的方向走行,并至少在两个造影角度证实导丝尖端穿过阻塞部位。
导丝尖端塑形
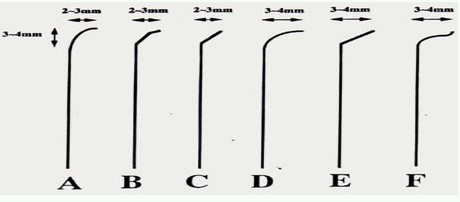
图4 导丝尖端不同塑形
为了通过病变导丝尖端必须预先塑形,导丝尖端形状和导丝硬度同等重要。病变需要导丝有最合适的形状,使用不合适的导丝尖端形状通过病变是很困难的。在大血管中推送导丝需要尖端大的角度(图4 :D, E, F),而呈锐角的小血管需要导丝尖端小的角度(图4:A, B, C),就象常规PTCA中一样。
在CTO病变PTCA中,由于在导丝在阻塞部位推送中能了解病变形状,为了避免通过病变困难,必须通过小心的改变导丝尖端形状来符合可能的病变形状,借此来将导丝推送到接近阻塞部位入口处。硬导丝推送可能相对容易,但也更可能进入假腔造成血管夹层,从而使操作失败。主要建议是推送导丝沿造影资料所示的远端方向前进,并最终通过阻塞部位。在任何有必要根据病变形态选择合适的导丝预先塑形。
由于导丝造成的血管假腔识别和对策
正确区分阻塞部位的假腔和真腔是非常重要的,一般情况下直到导丝走行至闭塞部位远端时才会意识到进入了血管假腔中。从技术角度说通过血管假腔折返进入到远端是相对困难的,有时会造成穿孔。同时远端部位假腔形成被认为是PTCA治疗失败。但是对短的假腔以折返的方式进入到远端被认为 是有效的,而且支架置入能覆盖假腔并有较好的预后。
当发现导丝在假腔中时,必须小心的回撤导丝并改变尖端形状,以便能找到阻塞近端正确的通路,避免任何引起假腔扩大的操作。为了找到正确的通路,有必要将导丝尖端塑成和开始不同的形状,并试着找到正确的进入点。如果阻塞近端部位造成的假腔太严重,很难通过操作导丝找到新的路线,这时只能使导丝以折返的方式由假腔进入到远端的真腔。在这种情况下一个方法是故意使导丝通过假腔向小的分支血管方向推送,使真腔和假腔在分支血管开始的部位连接起来,这种方法最多有50%的成功率,更不用说如果操作不谨慎,使用较硬导丝的这种操作有导致包括冠状动脉穿孔在内的并发症。但是幸运的是,导丝造成的穿孔一般不会导致严重的并发症,表明这可能是一个使血管供应更大区域的可供慎重选择的方法,理由是可以利用小的假腔以折返的方式进入真腔,再置入支架能获得较好的预后结果。
治疗终点
如何认识CTO病变PTCA的治疗终点是很重要的,在每个患者中应该根据CTO病变的临床预后来确定治疗终点。标准治疗终点包括在下列情况下时应该停止操作,当出现任何并发症时,使用造影剂过多时,出现难以处理的夹层时等等。
CTO病变的再狭窄问题
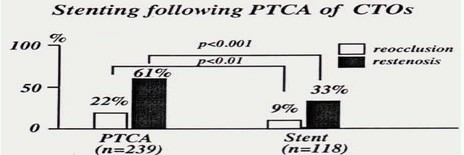
图5 CTO病变PTCA后支架置入和PTCA组再狭窄率
CTO病变成功PTCA能改善临床症状和左室收缩功能等等。尽管有这些优点,但再狭窄问题限制了CTO病变的PTCA效果,据报道CTO病变有45-74%的再狭窄率和19-26%的再闭塞率。由于再狭窄率和再闭塞率高的主要原因是CTO病变的弹性回缩,因此积极推荐在成功PTCA后置入支架,而且研究证实有较好的预后。图5看出CTO病变置入支架再狭窄率明显低于单纯PTCA组(再狭窄定义为随访中超过50%的直径狭窄),尽管病例数较少,有两个随机临床试验证实支架置入在CTO病变再血管化治疗中降低再狭窄和再闭塞发生率上的有效性。在SICCO试验中支架组再狭窄率显著低于球囊扩张组(32% vs 74%),再闭塞率也狭窄低于球囊扩张组(12% vs 26%)。GISSOC试验也显示使用支架能显著降低再狭窄率和再闭塞率。另有两个较大规模的随机临床试验(TOSCA和MAJIC试验)正在进行中。
使用支架、药物预防和放射治疗能降低一半的再狭窄率,这显示CTO病变PTCA治疗中的一个难题正在被逐步解决。

请先登录,先评论.