2015心脏病学之瓣膜性心脏病(上)
发布于:2016-03-01 09:41
在这个经皮介入治疗快速发展的时代,瓣膜性心脏病因其患病率及治疗决策制定问题而备受关注。今年,很多瓣膜性心脏病研究的重点集中于成像检查及介入治疗;欧洲心脏病协会颁布了新版感染性心内膜炎(IE)管理指南。笔者在此为大家筛选呈现了最新的相关性报告。
一、主动脉狭窄
有假设认为,主动脉狭窄(AS)和牛皮癣均与炎症通路有关,故两者可能存在联系。为此有学者进行了一项人群研究,纳入了全部18岁以上的丹麦人群,随访至受试者发生主动脉狭窄或死亡。结果显示,对照人群、轻度牛皮癣及严重牛皮癣人群的主动脉狭窄发生率分别为8、16、20/10000人年,提示牛皮癣患者的新发主动脉狭窄风险与牛皮癣严重程度相关。该关系与患者年龄、性别、合并症、社会经济地位无关。这些发现表明,牛皮癣可以作为部分心血管病(如冠心病、心衰)的临床相关风险因素。
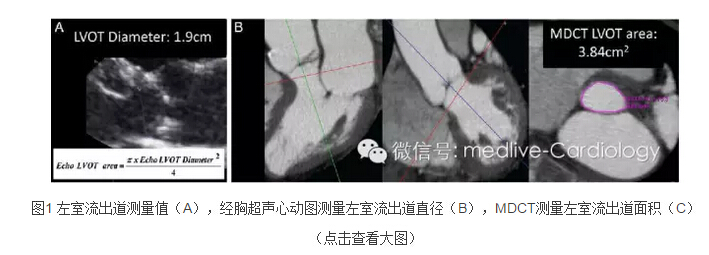
对主动脉狭窄严重程度的评估依然是个难题。主动脉瓣面积(AVA)测量误差的最大来源是左室流出道(LVOT)测量值的变异性,且左室流出道并非圆形,而是椭圆形。莱顿市的研究者对191例经导管主动脉瓣植入(TAVI)且主动脉瓣面积指数(AVAi)<0.6 cm2/m2及LVEF≥50%的患者进行了分析。研究者根据受试者的血流(每搏输出量<35或≥35 mL/m2)及跨瓣压差(≤40或 >40 mmHg)对其进行了分组,并利用多检测器计算机断层扫描(MDCT,图1)测面法测量了受试者的左室流出道面积,联合多普勒血流动力学检查结果得出了融合AVAi。通过使用融合AVAi,52%正常血流低跨瓣压差组患者被重新分至中度病变组;12%低血流低压差组患者被重新分至中度病变组。这种再分类对治疗有重要影响,因为LVEF保留的正常血流低压差的严重主动脉狭窄患者的存活时间与中度主动脉狭窄患者类似,但低血流低压差组患者的存活时间更短。研究表明,融合成像有助准确评估主动脉狭窄患者的病变程度,尤其是在LVEF保留的低血流低压差患者中。
多项大型注册研究及随机试验扩展随访的结果进一步证实了TAVI的“成功故事”。
PARTNER试验的5年预后数据证实了初步观察的结果。在这些无法进行手术的患者中,TAVI较药物治疗提供了22%的存活获益。然而TAVI组的5年死亡率仍为71.8%(很大比例为非心源性死亡),48%患者再入院,提示进行TAVI手术前需要进行更加准确的患者筛选,尽量避免出现并发症。在高危患者中,TAVI与外科手术的死亡及功能改善结局相似,无连续卒中风险。两项研究中TAVI组的瓣膜功能等同于甚至优于对照组。这些数据有可能促使TAVI成为高危患者治疗的“金标准”。
TAVI后瓣周漏(PVL)是TAVI的唯一弱点。大规模单中心研究PARTNER(n=2553)发现,53.1%的TAVI治疗患者不存在瓣周漏或存在瓣周漏迹象,38.1%存在轻度瓣周漏,8.8%存在中、重度瓣周漏。多变量分析发现,中、重度甚至轻度瓣周漏均可增加患者晚期死亡风险,这些发现与传统观点(患者对术后轻度主动脉返流耐受良好)相悖。这表明了量化瓣周漏、识别患者特征等方面仍存在问题。幸运的是,新型TAVI技术已经明显减少了残余主动脉返流的风险。
卒中也是令人担忧的TAVI并发症之一。Lansky等人随机对85例TAVI患者采取或不采取保护措施(使用过滤器连接血栓偏转装置)。受保护组与不受保护组患者的主要院内手术安全性终点(死亡、卒中、威胁生命或致残性出血、2期或3期急性肾损伤或严重血管并发症)发生率分别为21.7%与30.8%(P = 0.34)。大脑保护作用与新发缺血性脑损伤风险降低有关(26.9 vs. 11.5%),受保护组的神经功能缺损更少,30天时认知功能恢复明显增加。当然这些结果需要大型研究的验证。
Mylotte等人对晚期TAVI失败的原因进行了综合分析。整体而言,晚期TAVI失败的发生率很低,只限于部分患者。某些并发症发生率与术后观察结果相似:假体瓣心内膜炎(n=34)的微生物感染情况与外科手术假体瓣心内膜炎相似;40%患者需要外科手术治疗,其存活率为75%;瓣膜故障(n=13)的最常见原因是小叶钙化,可通过再次TAVI进行治疗;经导管心脏瓣膜血栓(n=15)发生在植入后9 ± 7个月时,3/4患者可通过延长抗凝治疗解决此类问题;晚期经导管心脏瓣膜血栓(n=18)可致突发呼吸困难,其中80%需手术治疗;对心肺复苏患者的尸检报告发现此类患者可能存在经导管心脏瓣膜压迫(n=7)。
研究者还需对注册研究受试者进行谨慎的综合性随访,以深入评估患者的晚期并发症。不断优化对长期结果的认识是未来在低危患者中应用TAVI的关键因素。
二、主动脉瓣返流
随着瓣膜修复治疗经验的积累,有学者提出对主动脉瓣返流患者进行早期手术治疗。一项纳入160例无症状主动脉瓣返流患者的非随机试验对91例患者进行了早期手术治疗,其余69例患者随访至出现I级或II级症状时才接受手术治疗。在这69例患者中,29例随后接受手术治疗。最终,两组患者的10年存活情况并无差异(91 ± 4% vs. 89 ± 5%,P = 0.87)。定期接受心脏病医生随访的患者的10年存活率优于未接受随访患者。所以,这些发现不支持主动脉瓣返流患者进行早期手术治疗,且强调了保守治疗期间医生随访的重要性。
三、二尖瓣返流
二尖瓣返流的量化需要一种综合性方法,量化标准在其中发挥了重要作用。一项前瞻性试验在103例二尖瓣返流患者(82%为原发性)中比较了超声心动图与心脏MRI的定量效果。两种方法对中度返流的定量是一致的(返流相关性r = 0.6)。在超声心动图定义的58例严重返流患者中,45例被心脏MRI量化为轻度或中度返流。在26例术后进行MRI检查的患者中,MRI提示的逆转左室重构与二尖瓣返流严重性之间的相关性高于超声心动图提示结果(r = 0.85, P < 0.0001 vs. r = 0.32, P = 0.10),表明MRI量化的准确性可能更胜一筹。
来自美国与欧洲的二尖瓣疾病研究学者进行了二尖瓣学术研究联盟合作,以期统一具体的二尖瓣治疗终点定义,并为经导管二尖瓣返流装置临床试验的设计提供了框架。
严重继发性二尖瓣返流伴左室功能障碍患者的管理是一个热门话题,但该领域研究对不同治疗方式的效果评价并不一致。Samad 等人的研究分析了1441例中、重度功能性二尖瓣返流及左室功能障碍患者的数据。结果显示,75%的患者接受药物治疗(最常见的治疗方式),7%的患者接受CABG加二尖瓣手术治疗,4%患者仅接受二尖瓣手术治疗。临床终点为死亡、移植或植入左室辅助装置复合终点,随访5年。结果5年时药物治疗组存活率仅为40%。虽然这不是项随机研究,但倾向校正分析表明二尖瓣手术较药物治疗与患者的无事件存活增加有关;在冠心病患者中,CABG或CABG加二尖瓣手术与无事件存活增加有关;另一方面,单纯二尖瓣手术组的存活情况较药物治疗组并无明显增加;在冠心病患者中,二尖瓣手术能够增加患者的无事件存活;在CABG患者中,联合二尖瓣手术治疗没有带来存活获益;最后,二尖瓣手术较药物治疗并未明显改善无冠心病患者的预后。
这些结果与STICH试验数据相反,但与CTSN试验结果相同。该研究表明左室功能障碍患者能够从血运重建获益,这些结论也支持现行指南推荐,即部分CABG患者可联合二尖瓣手术治疗,且二尖瓣手术在无CABG治疗背景的患者中几乎没有适应症。
2012 ESC/EACTS瓣膜性心脏病管理指南建议,原发性或继发性二尖瓣返流高危患者经心脏治疗团队会诊后可考虑经皮MitraClip治疗,这使得该装置在一些国家(能够报销)的继发性二尖瓣返流患者中得到了广泛应用。相反,现行AHA/ACC指南并不推荐对继发性患者进行MitraClip治疗。为解决这一争论,美国的随机试验COAPT与欧洲试验MITRA-FR21与RESHAPE II-HF正在对此类治疗联合药物管理的有效性进行评估。
介入心脏病学中的后来者直接二尖瓣瓣环成形术及经导管二尖瓣置换(图2)也会发挥一定的治疗作用。
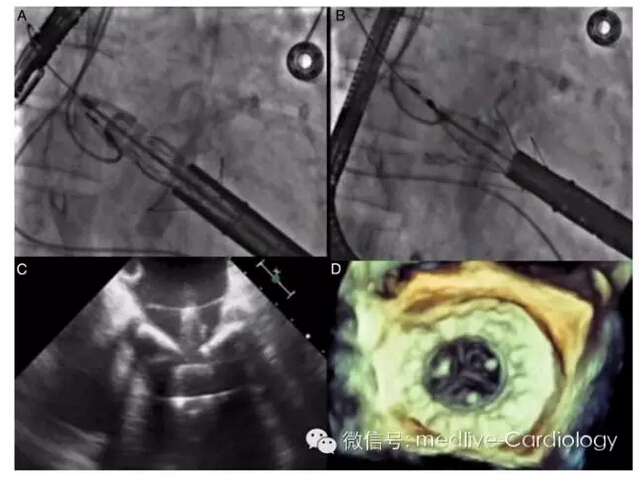
图2 使用荧光镜检(A和B)与超声心动图(C和D)引导经导管Fortis二尖瓣假体植入
在二尖瓣返流介入治疗领域,ESC心血管外科手术与血管病工作组近期颁布了一项联合意见书,对二尖瓣返流外科手术治疗与经皮治疗的适应症及局限性做了详细说明。
四、二尖瓣狭窄
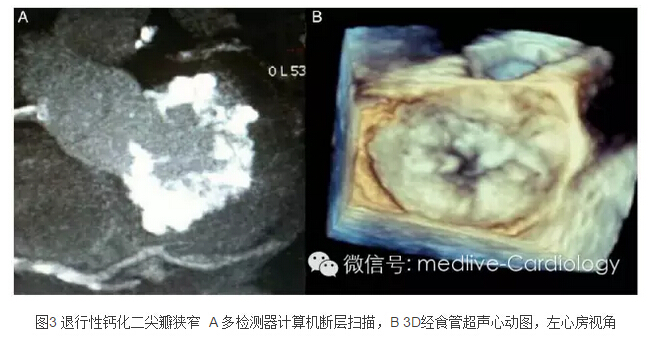
退行性二尖瓣狭窄在高龄患者中非常普遍,该病一般是由广泛的瓣环钙化引起。接合处融合的缺失(absence of commissural fusion)使得经皮二尖瓣分离术对该病无效。初步研究经验表明,若有症状患者的解剖结构合适,可考虑经导管瓣膜植入治疗。这类适应症需要综合性的成像检查及谨慎的心脏治疗团队评估(图3)。
转自:医脉通



 京公网安备 11010102002968号
京公网安备 11010102002968号