右心室间隔部起搏
发布于:2009-02-06 08:15
右心室间隔部起搏
中国医学科学院阜外心血管病医院 陈柯萍
右心室心尖部(RVA)一直被视为最适合的起搏部位,但大量临床研究表明,RVA起搏有缺陷,可增加心房颤动和心力衰竭发生率。因此,对房室功能正常的患者应最小化心室起搏,而对因房室阻滞须心室起搏的患者,要选择其他更理想的起搏部位来替代,右心室流出道(RVOT)则是目前常用的心室起搏选择性部位。
定位
RVOT是右心室向左上延伸的部分,呈漏斗形,靠前为游离壁,靠后为间隔部(图1)。只有在间隔部起搏,才可能获益。
X线影像确定电极置入位置 前后位(AP)和右前斜位(RAO)可以判断电极位置在流出道的高位还是低位,左前斜位(LAO 30°~45°)则可判断电极位置在游离壁还是间隔部,若位于间隔部,电极头端指向脊柱(图2)。
RVOT起搏的心电图特点 如图3所示。导线置于间隔部或游离壁的最主要区别是,置于间隔部时Ⅱ、Ⅲ 、aVF导联为单相R波振幅高,QRS波时限短及胸前R/S移行导联发生早,而置于游离壁时,在Ⅱ、Ⅲ、aVF导联上R波大多有切迹,且QRS波宽大畸形。
置入注意事项
1. 先在体外熟悉操作,确定螺旋能正常工作(了解旋转圈数及手感)。
2. LAO(30°~45°)时确认导线头端指向脊柱,了解螺旋旋出时的影像特征,不同导线有不同特征。
3. 螺旋导线旋出后即刻的阈值若超过1V(2~3V),不要急于调整位置,5~10分钟后重新测试,多数患者阈值能降至1V以下。
4. 避免反复多次在同一部位旋入、旋出,防止发生心肌穿孔。重视患者术中胸痛的主诉,可能是穿孔的预兆。
5. 导线多次旋入、旋出后,适当增加旋转圈数。但应尽量避免上述操作,以免损伤心肌和导线。
常见问题解答
1. 电极到位后马上将螺旋旋出吗?
答:对于初用者,定位后,先测试各项参数,待参数满意后再旋出螺旋。若在不同位置不断旋入旋出,可能引起多处心肌水肿,不利于数据测试。
2. 测试起搏数值与普通电极有区别吗?
答:即刻测试阈值可能较高,5~10分钟后重复测试可降低,其余指标同普通导线。
3. 电极在流出道的位置越高越好吗?
答:不一定,取决于起搏心电图QRS波是否窄,导线固定是否稳定及阈值是否满意。无论高位还是低位间隔部,只要起搏后能夺获传导系统,就能更接近正常传导顺序,对血流动力学的负性影响也小。
4. 间隔部起搏,Ⅰ导联一定是负向波吗?
答:不一定。利伯曼(Lieberman)提出间隔部起搏心电图Ⅰ导联为负向波,但有医生发现X线影像显示起搏电极位于间隔部,而起搏后心电图Ⅰ导联为正向波。阜外医院的研究经验表明,偏右后的高位间隔起搏,Ⅰ导联以单相R波或正向波为主。右后间隔起搏,心电综合向量向前下偏左,故Ⅰ导联以正向波为主。国外学者也有相似研究结果。
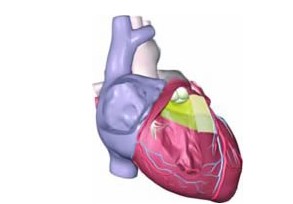
图1 右心室流出道可分为4部分:高、低位间隔部和高、低位游离壁
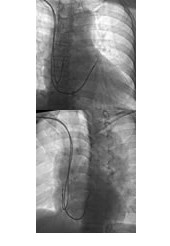
图2 X线确定电极置入位置
A图为前后位(AP),可见电极位于流出道高位,B图为左前斜位(LAO 30°),可见心室导线头端指向脊柱。因此,此心室电极位置为右心室流出道高位间隔部。
左束支传导阻滞(LBBB)型改变,电轴右偏,Ⅱ、Ⅲ 、aVF导联主波向上,Ⅰ导联主波向上,QRS波宽度较窄(120 ms)。
来源:中国医学论坛报



 京公网安备 11010102002968号
京公网安备 11010102002968号