【CHC2015】陈韵岱——STEMI和NSTEMI治疗策略解析
发布于:2015-08-11 15:01
2015年8月6日,在2015年中国心脏大会上,解放军总医院心内科陈韵岱教授做了题为“STEMI和NSTEMI治疗策略解析”的精彩报告,就心肌梗死指南中治疗策略的变化进行了详细讲解。

一、急性ST段抬高心肌梗死治疗策略
近年来,中华医学会心血管病分会与ESC、AHA等国内外医学组织不断更新ST段抬高心肌梗死诊断和治疗指南,陈教授对2012年ESC指南与2015年中华医学会指南的更新内容进行了介绍和对比。
由心肌梗死通用定义可知,心梗患者通常存在缺血、明确新发心电图变化、新发LBBB、后壁心梗、心肌运动异常、冠脉造影提示血栓等特征,指南多将心梗患者治疗过程分为急诊治疗、住院期间(围术期与心梗急性器)治疗及出院后管理等环节。
1、STEMI患者的急诊治疗
ECS指南STEMI患者急诊管理程序:①与患者首次医疗接触(FMC)后立即启动诊断与治疗程序;②在10分钟内尽快完成12导联心电图;③对所有拟诊STEMI患者启动心电图监测;④对于有进行性心肌缺血体征和症状的患者,即使心电图表现不典型,也应当积极处理;⑤院前处理STEMI患者必须建立在能够迅速和实施再灌注治疗区域网络基础上,尽可能使更多患者接受直接PCI;⑥能够实施直接PCI的中心必须提供24小时/7天的服务,尽可能在接到通知后60分钟内开始实施直接PCI;⑦所有医院和医疗急救系统必须记录和监测时间延误,努力达到并坚守下列质量标准:首次医疗接触到记录首份心电图时间≤10分钟,首次医疗接触到实施再灌注时间:溶栓≤30分钟,直接PCI≤90分钟(如果症状发作在120分钟之内或直接到能够实施PCI的医院,则≤60分钟)。溶栓成功后稳定的患者实施血管造影的最佳时间是3~24小时,无风险情况下应尽早进行。
中国2015年STEMI治疗指南中的急救流程
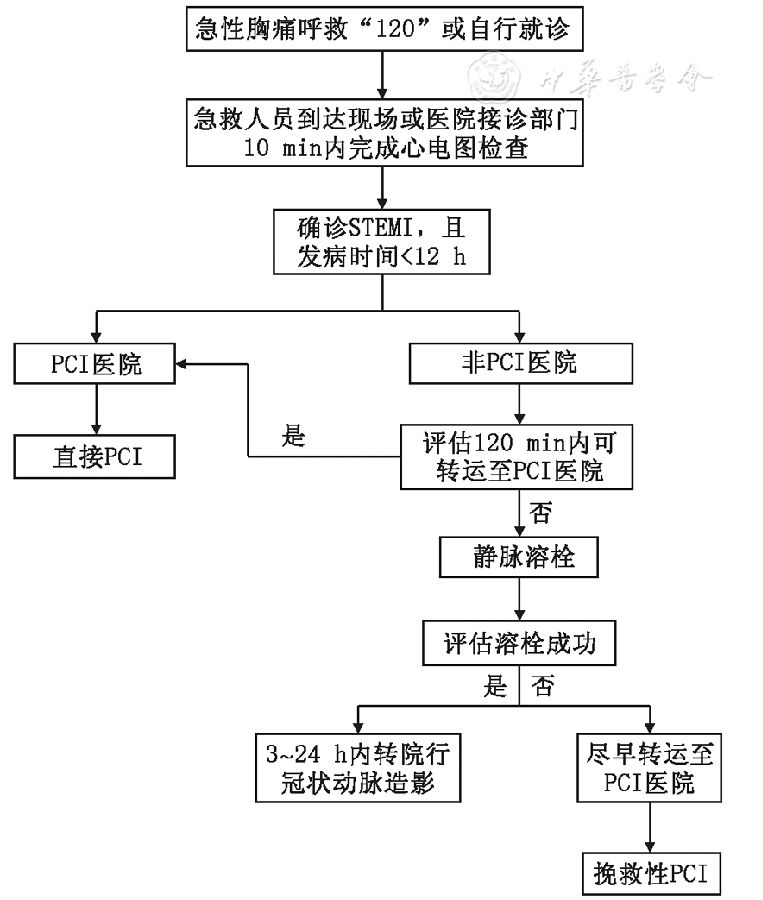
2015年中国STEMI指南根据ESC指南进行了调整,是具有中国特色的指南。目前患者发病至到达医疗机构的时间较长,因此院前急救对STEMI的整体诊疗有很大意义,而且有较大提升空间。
2、再灌注治疗
ESC指南急性心梗患者再灌注治疗方式(1类推荐):所有症状发作<12小时并且有持续ST段抬高或新发左束支传导阻滞的患者,均有接受再灌注治疗的指征;如果有进行性缺血证据,即使症状发作时间>12小时或仍然有胸痛和心电图变化,有指征实施再灌注治疗(优先选择直接PCI)。
溶栓治疗 相当多患者来不及在60分钟内完成转院或选行择期PCI时必须进行溶栓治疗,STEMI患者的溶栓治疗:①症状发作12小时之内没有禁忌证的患者,如果没有有经验的团队在首次医疗接触后120分钟内实施直接PCI,建议溶栓治疗;②与非特异性纤维蛋白制剂比较,建议优先使用特异的纤维蛋白制剂(替奈普酶、阿替普酶和来替普酶);③必须口服或静脉给予阿司匹林,氯吡格雷适用于与阿司匹林联用;④在接受溶栓治疗的患者中,建议优先进行抗凝治疗,直到实施血运重建治疗(如果实施)或住院期间连续8天;⑤抗凝药物可以是依诺肝素静注后皮下注射(与普通肝素比较优选);或给予普通肝素,根据体重调整静注和滴注剂量;⑥对所有接受溶栓后的患者,溶栓后有指征转运到能够实施PCI的中心;⑦溶栓失败(60分钟时ST段回落<50%)者,有即刻实施补救PCI的指征;⑧对于反复发作的缺血或溶栓成功后有再次闭塞证据时,有急诊PCI的指征;⑨在合并心衰/休克的患者,溶栓后有指征实施旨在进行血运重建治疗的急诊血管造影;⑩溶栓成功后有指征实施旨在进行梗死相关动脉血运重建治疗的急诊血管造影。
2015年中国STEMI指南推荐,在不具备PCI条件的医院或因各种原因使FMC至PCI时间明显延迟时,对有适应症的STEMI患者,静脉内溶栓仍是较好的选择。院前溶栓效果优于入院后溶栓,对于发病3小时内的患者,溶栓治疗的即刻疗效与直接PCI基本相似;有条件时可在救护车上开始溶栓治疗(IIa,A)。
溶栓适应症:①发病12小时以内,预期FMC至PCI时间延迟大于120分钟,无溶栓禁忌症(I,A);②发病12~24小时仍有进行性缺血性胸痛和至少2个胸前导联或肢体导联ST段抬高>0.1 mV,或血液动力学不稳定的患者,若无直接PCI条件,溶栓治疗是合理的(IIa,C);③计划进行直接PCI前不推荐溶栓治疗(III,A);④ST段压低患者(除正后壁心梗或合并aVR导联ST段抬高)不应采用溶栓治疗(III,B);⑤STEMI发病超过12小时,症状已缓解或消失的患者不应予以溶栓治疗(III,C)。
PCI 直接PCI适应症:①发病12小时内(包括正后壁心梗)或伴有新出现左束支传导阻滞的患者(I,A);②伴心源性休克或心衰时,即使发病超过12小时者(I,B);③发病12~24小时内具有临床和(或)心电图进行性缺血证据(IIa,B);④除心源性休克或梗死相关动脉PCI后仍有持续性缺血外,应仅对梗死相关动脉进行PCI(IIa,B);⑤冠脉内血栓负荷大时建议应用导管血栓抽吸(IIa,B);⑥无血液动力学障碍者不应对非梗死相关血管进行急诊PCI(III,C);⑦发病超过24小时、无心肌缺血、血液动力学和心电稳定的患者不宜行直接PCI(III,C)。
3、抗栓治疗
除溶栓与PCI之外,围术期抗栓治疗也是我们一直关注的话题。ESC指南推荐抗血小板治疗患者口服或静注阿司匹林,并加以ADP受体拮抗剂:没有使用过氯吡格雷的患者,如果没有卒中/短暂性脑缺血发作病史且年龄<75岁,应用普拉格雷;无普拉格雷或有禁忌症时选择替格瑞洛;无普拉格雷或替格瑞洛或禁忌症时选氯吡格雷。在抗凝治疗中,指南要求必须有1种可以注射的抗凝药物,比伐卢定(与糖蛋白IIb/IIIa拮抗剂合用限用于置入Bailout支架的患者)优于肝素+糖蛋白IIb/IIIa拮抗剂。在没有应用比伐卢定或依诺肝素的患者中,必须使用普通肝素(与糖蛋白IIb/IIIa拮抗剂合用或不合用)。
2015年中国STEMI指南对抗血小板及抗凝治疗药物的推荐剂量:①阿司匹林,所有无禁忌症的STEMI患者均应立即口服水溶性阿司匹林或咀嚼肠溶阿司匹林300 mg,继以75~100 mg/天长期维持;②P2Y12受体抑制剂,STEMI直接PCI患者应予以负荷剂量替格瑞洛180 mg,以后90 mg/次,每日2次,至少12个月;或氯吡格雷600 mg负荷量,以后75 mg/次,每日1次,至少12个月;挽救性PCI或延迟PCI时,P2Y12抑制剂的应用与直接PCI相同;STEMI合并房颤需持续抗凝治疗的直接PCI患者,建议应用氯吡格雷600 mg负荷量,以后每天75 mg。③糖蛋白IIb/IIIa拮抗剂,在有效双联抗血小板及抗凝治疗情况下,不推荐STEMI患者造影前常规应用糖蛋白IIb/IIIa拮抗剂;高危患者或造影提示血栓负荷重、未给予适当负荷量P2Y12受体抑制剂的患者可静脉使用替罗非班或依替巴肽;直接PCI时,冠脉内注射替罗非班有助于减少无复流、改善心肌微循环灌注。
中国指南中直接PCI围术期抗凝治疗

4、特殊人群的治疗
男性和女性应采用相似的治疗方法,对于症状不典型的女性、糖尿病和老年患者,必须高度警惕心肌梗死;对于老年和肾功能不全的患者,必须特别注意调整抗栓药物剂量。
5、STEMI患者住院治疗的后勤保障
ESC指南要求所有参与STEMI患者治疗的医院均必须配备齐全的CCU,包括能够治疗心肌缺血、严重心衰、心律失常和常见合并性疾病的人员及设施。对于溶栓成功不太严重的患者,至少要在CCU观察24小时,然后转入过渡病房,继续监测24~48小时。
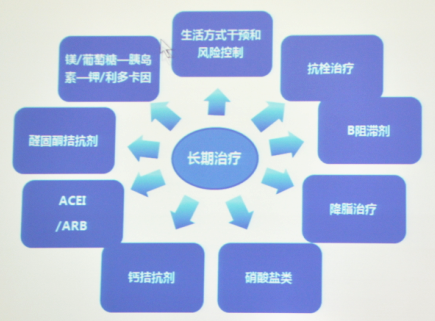
6、STEMI患者的长期治疗措施
二、NSTEMI治疗策略解析
2014年9月23日,美国心脏病学会(ACC)和美国心脏协会(AHA)联合发布了2014版非ST段抬高型急性冠脉综合征(NSTE-ACS)患者管理指南。新指南采用了新的名称和术语,用NSTE-ACS代替了不稳定型心绞痛和非ST段抬高型心梗(NSTEMI);用缺血指导策略取代了“初始保守管理”。新指南指出,早期危险分层(分层工具有GRACE评分、TIMI评分及PURSUIT评分)是NSTE-ACS处理的首要任务,危险分层已成为治疗中初始而关键的环节,高危患者可从早期血运重建中获益。
2005年发表于《Eur Heart J》的一项研究对上述3项评分模型进行了评估,受试者为1999年3月至2001年7月间入住CCU的所有NSTE-ACS患者,主要终点是第30天和1年时的全因死亡率及非致命性心梗发生率。结果表明,PURSUIT和GRACE评分对于准确预测第30天和1年复合终点的区分性良好,TIMI评分与第30天和1年终点的拟合优度均良好,PURSUIT和GRACE评分与1年终点的拟合优度均良好。三种风险评分对第30天终点事件的预测准确度没有显著差异,但GRACE评分对1年终点事件的预测准确性由于另外两者。就风险评分分层与心肌血运重建术预后情况而言,PURSUIT和GRACE评分的相关性达到统计学显著性。
转自:医脉通



 京公网安备 11010102002968号
京公网安备 11010102002968号