文/ 勇强 张勤亦 刘凤菊 刘鹏 杨煜光 北京安贞医院
勇强 北京安贞医院;超声诊断科主任医师,硕士研究生导师,擅长血管小器官超声诊断,“中国人血管弹性正常值检测多中心协作”的主要组织、参与者之一,参与北京安贞医院的国家自然科学基金及八五攻关科研课题的血管超声检查及随访部分的工作,主编出版《血管疾病超声诊断图谱》等多本著作。
动脉粥样硬化(Artherosclerosis)主要累及弹力型和强力肌型动脉,多发于40岁以上男性及绝经期后的女性,是一种严重威胁人类健康的疾病。颈动脉是粥样硬化最易发生的血管病变部位之一,主要引起脑供血不足和脑梗塞。病因目前尚未明确,发病特点是复杂的、综合性的较长过程,动脉壁内皮损伤是动脉粥样硬化的始动因素。其主要病理改变为颈动脉内膜脂质沉积,内膜增厚,继而钙化、血栓形成,导致管腔狭窄或闭塞。病理变化分以下几个时期:
(1)脂纹期:脂纹是动脉粥样硬化的早期病变,呈黄色,不隆起或稍隆起于内膜表面,最早甚至出现于儿童期。
(2)纤维斑块期:由脂纹病变发展而来,隆起于表面的灰黄色斑块,随着斑块表面的胶原纤维的不断增加和玻璃样变,脂质被埋于深层,斑块转为瓷白色。
(3)粥样硬化斑块期:随着病变加重,纤维斑块深层的细胞发生坏死,发展为粥样硬化斑块。
(4)复合病变:粥样硬化斑块内出血、斑块破裂、血栓形成及钙化等病变出现。颈动脉粥样硬化可引起血管狭窄,严重狭窄或闭塞会导致脑供血不足,斑块或血栓脱落则引起脑栓塞。
常规超声检查可检测出颈动脉内中膜厚度(IMT),若颈动脉IMT>1.0mm或颈动脉分叉部IMT>1.2mm则被定义为内中膜增厚,当颈动脉局限性增厚的IMT >1.5mm时则被定义为斑块形成。斑块的稳定性由斑块的内部构成及外在形态所决定。根据斑块的病理和超声类型将斑块分为均质与非均质斑块,均质斑块内部呈现均匀的低回声、等回声、强回声,而斑块的内部超过整体20%的回声与其他部分回声不相同的斑块则认为是非均质斑块。
目前,超声检查可确定颈动脉斑块的稳定性,表面光滑且基底宽的颈动脉硬斑被认为是稳定性斑块,而基底窄、凸向管腔的硬斑和表面有凹陷的颈动脉硬斑则被判定为不稳定斑块。
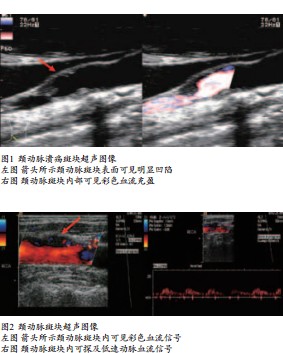
彩色多普勒超声检查有助于确定溃疡型斑块和斑块内出血,溃疡型斑块病理学表现是斑块表面的纤维帽破裂,局部组织缺损,形成大小不一、尖锐的切迹,在这种情况下超声诊断溃疡斑的标准为斑块表面缺损的长度和深度大于或等于2mm,而彩色多普勒和能量图显像显示“火山口”样充盈缺损,若纵断面和横断面同时发现斑块表面有缺损,而且检查斑块内部缺损内有血流信号充填,则明确提示斑
块溃疡形成,溃疡斑表面粗糙,易形成血栓,属于不稳定斑块(图1)。斑块内出血也属于不稳定斑块,斑块内出血是指斑块边缘或基底部毛细血管形成,彩色、频谱多普勒超声可在斑块内探及动脉血流信号、低速低阻的动脉频谱,斑块内这种新生毛细血管基底膜发育不良,易破裂出血,易发生血栓形成,血栓一旦脱落即导致动脉栓塞,此时斑块体积将增大,斑块内彩色血流信号消失(图2)。
动脉粥样硬化性动脉狭窄时,二维超声表现为受累的颈动脉内中膜增厚,回声均匀或不均匀,管腔不同程度变窄。当管腔存在不对称狭窄时,面积狭窄测量好于直径狭窄,后者此时过度评估直径狭窄严重程度。彩色多普勒表现为受累的颈动脉管腔内彩色血流充盈缺损,变细,明显狭窄处呈五彩镶嵌的血流,可伴有血管管壁周围组织震动,呈马赛克征,频谱多普勒表现为受累的颈动脉血流速度可
增高,明显狭窄处可出现射流。若直径狭窄≥50%,则收缩期峰值最大血流速度(PSV)>2m/s,或狭窄处的PSV与狭窄近端0.5cm处的PSV之比≥2。颈动脉内膜剥脱术的肯定指征:半年内一次或多次短暂性脑缺血,24h内明显的局限性神经功能障碍或单盲,且颈动脉狭窄≥70%;半年内一次或多次轻度非残性卒中,症状或体征持续超过24h且颈动脉狭窄≥70%。相对指征:无症状性颈动脉狭窄≥70%;有症状性或无症状性颈动脉狭窄<70%,但血管造影或其他检查提示狭窄处病变处于不稳定状态,如狭窄表面不光滑、溃疡或血栓形成。手术的主要并发症有术后血栓形成、再狭窄和动脉内膜活瓣形成(图3)。
颈动脉狭窄治疗方法主要包括颈动脉内膜剥脱术(CEA)、颈动脉支架置入术(CAS)。CEA围手术期主要并发症有切口部血肿,脑高灌注综合症,脑梗塞,神经损伤,内膜损伤,CEA术后晚期(30天后)主要并发症有补片破裂、假性动脉瘤、颈动脉再狭窄。
尽管动脉造影是诊断颈动脉狭窄的金标准,而颈动脉术中超声检查采用专用的高频超声探头直接放置在颈动脉的管壁上进行扫查,由于没有软组织筋膜、肌肉的影响,可更清晰显示动脉病变的性质,特别有助于发现颈动脉斑块的性质,并可较精确定位颈动脉狭窄的范围(图4)。CE所致的颈动脉内膜损伤,严重者可以形成活瓣,这是造成CEA术后可能引起脑梗塞的高风险手术并发症,如发生此种并发症,只有再次手术进行纠正或进行颈动脉支架置入术以消除颈动脉内膜损伤。
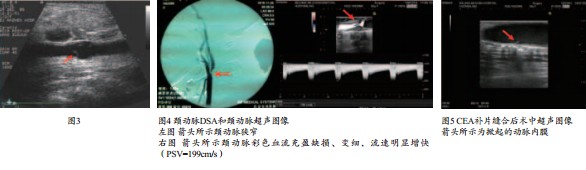
颈动脉术中超声检查在CEA动脉吻合完成后可即刻明确显示吻合口有无狭窄,并通过对颈动脉手术切口或补片处及其前、后的颈动脉前、后壁进行探查,一旦发现摆动的片状强回声(颈动脉动脉内膜片)即可确定存在由于动脉斑块剥脱所导致的动脉内膜损伤(图5),且同时对内膜损伤的位置进行精准定位,因此,在CEA术中使用颈动脉超声监测可以完全避免CEA所致的颈动脉内膜损伤的并发症。今后颈动脉超声检查在CEA术中的监测工作的范围及价值尚有待进一步研究与探讨。(参考文献略)
来源: 医心评论第65期





 京公网安备 11010102002968号
京公网安备 11010102002968号