白大衣高血压
发布于:2014-01-07 11:33
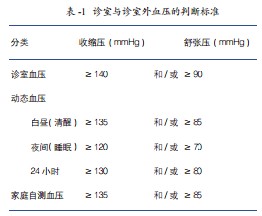
高血压是心血管疾病最重要的危险因素之一,血压的控制与否直接影响心血管疾病预后的好坏,然而目前世界上很多国家对血压的早期检测与控制仍谈不上不成功,这是导致心血管疾病死亡率、心血管疾病并发症增加的重要原因。早期发现高风险的高血压患者,有利于早期识别高危人群,积极预防其心血管疾病事件,该预防的实施在全球范围均具有战略性意义。所幸,人们对高血压的认识一直在进步,基于诊室血压的测量结果,JNC-7曾在预防、检测、评估、治疗高血压时提出“高血压前期(prehypertension,PH)”的新概念,PH收缩压在120~139mmHg,舒张压80~89mmHg的血压状态,即PH是发展为持续性高血压的一个早期迹象,与血压低于120/80mmHg的人群相比,其心血管疾病风险增加2倍。此后,根据诊室血压与诊室外血压测量结果存在的不同或矛盾现象,如:家庭自测血压(home blood pressure monitoring,HBPM)或动态血压监测(ambulatory blood pressure monitoring, ABPM)的结果出现了更为细致的高血压分类,白大衣高血压(white coat hypertension,WCH)就是其中一种特殊类型的高血压,表现为患者在诊室所测血压升高,诊室外血压正常;与其相反的另一种高血压表现为诊室血压正常,而诊室外血压升高,被称为“隐匿性高血压(masked hypertension)或“孤立性诊室高血压(isolated ambulatory hypertension)”;诊室内、外血压均高患者称为“真性高血压(true hypertension)”或“持续性高血压(sustained hypertension)”。
目前尽管很多临床研究探讨WCH与心血管疾病风险增加的关系,然而全球范围内对WCH的定义、诊断,产生机制、流行病学发病率、对靶器官存在的损伤情况,其治疗与预后等问题尚未形成统一、规范的意见。笔者希望通过总结国内、外相关研究进展对WCH进行较为全面的阐述。

WCH的流行病学与临床特点
“白大衣高血压”总体发病率约13%(波动范围:9%~16%),在高血压人群中发病率约32%(波动范围:25%~46%);此外,其发病率也与诊室血压升高程度相关,如:1级高血压患者中WCH发病率为5%,3级高血压患者中WCH发病率为10%。WCH与年龄、女性、不吸烟、诊室血压轻微升高、靶器官受损以及心血管事件发生率低等临床特点相关。此外,与血压正常人群相比,WCH还具有下述特征:(1)诊室外血压较高;(2)更容易发生无症状的左室肥厚;(3)由于WCH属于一种代谢危险因子,其导致的新发糖尿病及持续性高血压的发病率较高。
原发性高血压与交感神经兴奋增加相关,WCH可能也存在交感神经系统的激活,有研究表明:WCH安静状态下交感兴奋较血压正常人群高,用低频/高频(LH/HF)比值作为间接评价交感/迷走神经兴奋的指标时发现WCH的LF/HF比值显著高于血压正常人群。一项评价血压对精神紧张的反应性研究表明:与血压正常组相比较,WCH组的血压对精神紧张反应性明显。Weber发现WCH患者存在肾素-血管紧张素系统的激活,WCH患者血浆肾素、醛固酮水平升高,去甲肾上腺素水平也升高。也有人认为:患者在诊室接受医务人员测压,该现象对患者有“加压素效应”,可能与患者产生的应激反应(stress reaction)与警觉反应(alert reaction)有关。
WCH的靶器官损害主要表现为左室重量指数(left ventricular mass index, LVMI)增加,采用体表面积进行标化的LVMI 可作为评价其靶器官受损的指标。研究表明:调整年龄、性别、BMI 等影响因素后,WCH的LVMI 显著高于血压正常人群。但其他靶器官的损害,如:颈动脉内膜中层厚度、24小时蛋白尿在WCH患者与正常血压人群无差别。此外,在目前的WCH定义下,尚无研究探讨WHC与眼底改变的关系。
Grandi 研究表明:WCH中72%患者发展为持续性高血压,在随访中发现那些未经治疗的WCH患者中,基线LVMI高者发展为持续性高血压的比例大于基线LVMI低的患者与血压正常人群。OHASAMA研究以HBPM>135/85mmHg界定WCH时,发现46.9%的WCH发展为持续性高血压,血压正常组为22.2%;以HBPM结果诊断WCH时,WCH患者与正常血压人群发展为持续性高血压的比例分别为22.7%、10.9%。PAMELA以HBPM和ABPM对新发高血压患者进行随访10年发现:WCH患者比血压正常人群更容易发展为持续性高血压。这些研究表明:WCH显然比血压正常人群更容易发展为持续性高血压,提示WCH需要干预,避免未来发展为持续性高血压。
目前对于是否采用药物治疗WCH存在争议,尚无随机研究明确表明药物治疗可降低WCH的心血管风险或减少终点事件,有些研究结果倾向于不需给予药物治疗或仅需生活方式干预;另一些研究则表明:与血压正常人相比,WCH的LVMI升高,且更易发生糖代谢失调,未来糖尿病、未来持续性高血压的风险升高,导致心血管风险升高,需要药物干预。如:2008年Helvaci 的研究提示:对WCH患者(包括糖、脂代谢正常和异常的患者),进行二甲双胍治疗或饮食方式干预,药物治疗组明显获益。2013年Christopher J研究提示:在大于80岁的老年人WCH中予以培哚普利治疗,相对于非药物治疗组,减少了心血管事件的发生率及死亡率。可见,WCH启动药物治疗与否需要医生把握一个“度”,即根据患者是否合并有心血管危险因素,特别是肥胖与糖代谢的异常来区分是否需要进行药物治疗。
由于WCH本身是心血管风险的生物标志物,与血压正常人群相比,WCH患者的LVMI、糖代谢异常以及将来发生持续性高血压的风险均增加。故建议医生在治疗WCH患者时首先要重点关注WCH患者的整体心血管风险,对WCH患者进行评估、监测与教育,这包括:
(5)监测体重;
(6)监测ABPM或HBPM,避免发展为持续性高血压;
(7)监测糖尿病的发生,特别在体重增加的WCH中要注意。
无危险因素的WCH仅需生活方式干预,适当的生活方式改变是预防与治疗高血压的基石,改变生活方式可达到与单药一致的疗效。已被证实能有效降压的生活方式措施包括:(1)限盐;(2)适当饮酒;(3)低脂饮食;(4)多食蔬菜、水果;(5)控制或减轻体重;(6)经常参加体育锻炼。

由于WCH 存在发生无症状靶器官损害,并有发展为持续性高血压的风险,即使在未进行治疗的情况下也应对其进行至少一年一次的随访以了解诊室和诊室外的血压,检查心血管危险因素。每年的随访也可被视为是改变生活方式的治疗。对无危险因素的WCH患者应密切随访并定期监测诊室外血压,因为该WCH患者的诊室外血压往往高于血压正常人群,更容易发生无症状性靶器官损伤,或更易发展为糖尿病与持续性高血压。
目前WCH研究领域中存在的一个主要问题是:对WCH定义的不一致性导致难以比较很多已完成的研究。建议将来的WCH研究不纳入已治疗的高血压患者,和不足以诊断为诊室高血压的患者,以及只有一次ABPM结果、或HBPM数据不全的患者;同时需要应用很多新的、更详细的评估系统对WCH进行系统评价,如:研发自动化的非诊室血压测定,探讨非诊室血压与ABPM、HBPM的关系,以及探讨WCH对较长远的心血管事件的预测能力等。
来源: 医心评论



 京公网安备 11010102002968号
京公网安备 11010102002968号