【复杂病例】高血压、低血钾、发作性晕厥2年
发布于:2016-01-27 15:37
患者,男性,55岁,主因“2年内发作性意识丧失5次”入院。
患者2年前于行走中突发黑朦,之后出现意识丧失,无抽搐,无大小便失禁,数秒后意识完全恢复,数分钟后呕吐胃内容物1次,无其他不适,可恢复正常活动。之后每间隔数月出现上述症状,又发作4次,症状与第1次基本相同,发作前均无心悸、胸痛、头晕等不适。其中3次发生于坐位休息时,意识恢复后有恶心、便意。1月前于外院行超声心动图检查发现左心房、左心室扩大,左心室舒张末内径5.8 cm,室壁对称性增厚(1.2 cm),室壁弥漫性运动减弱,LVEF 45%,各瓣膜未见异常。冠状动脉造影检查未见异常。24小时Holter未见异常。自发病以来,精神、食欲如常,睡眠好,大小便如常,体重无明显变化。为求进一步诊治收入我院。
既往史:高血压病史10余年,血压最高150/100 mm Hg,服用美托洛尔12.5 mg Bid,贝那普利10 mg Qd,非洛地平5 mg Qd控制血压,血压波动在120~130 / 80~90 mm Hg;发现完全性左束支传导阻滞5年;发现低血钾5年,最低达2. 3 mmol/L,间断口服氯化钾治疗,每3个月监测血钾1次,波动在2.3~3.5 mmol/L之间。否认糖尿病、肾病、血脂异常等病史,否认过敏史,无烟酒嗜好,无特殊用药史,否认外伤手术史,无家族遗传病史,无高血压家族史,家族中无类似情况发生。
入院查体:体温36.5℃,脉搏63次/分,呼吸16次/分,血压130/90 mm Hg(双侧对称)。神志清楚,颜面无水肿,黏膜无苍白,浅表淋巴结未触及肿大。双侧颈动脉未闻及血管杂音。肺部查体无异常。心界向左下扩大,心律齐,未闻及杂音及附加音。腹部查体未见异常。双下肢无水肿及静脉曲张。四肢肌力及肌张力未见异常,病理征未引出。立、卧位血压未见异常。
患者合并的临床情况复杂,我们将其归纳为意识丧失、高血压、低血钾、心脏扩大伴收缩功能下降、完全性左束支传导阻滞。而意识丧失是患者此次就医的最主要问题。首先分析患者意识丧失的发生特点:2次出现在行走中,3次出现在坐位休息时,与体位变化及动作无关;发作前无心悸、胸痛、头晕等不适;发作时无抽搐、大小便失禁;意识完全丧失,持续数秒;清醒后活动完全恢复正常,伴恶心,有便意。患者意识丧失的特点符合晕厥的诊断,即一过性全脑低灌注引起的一过性意识丧失,具有突发性(快速起始)、短暂性(持续时间短)、自限性(自发完全恢复)。确定了患者发作性意识丧失为晕厥,接下来需要明确晕厥的病因。目前晕厥的分类有心源性晕厥、直立性低血压性晕厥、神经反射性晕厥。对于该患者来说,晕厥发作与体位、动作变化无关,坐位时出现;超声提示左心房、左心室扩大且收缩功能降低;ECG显示完全性左束支传导阻滞。综合上述特点,患者存在某种器质性心脏病,因此我们推测患者心源性晕厥可能性最大。结合患者院外及入院后UCG表现,并无可以导致晕厥的机械功能障碍性心脏病的表现(如主动脉瓣狭窄、流出道梗阻等),因此心律失常所致晕厥的可能性最大。入院后嘱患者停用美托洛尔,复查Holter并连续心电监护,未发现异常。然而就在患者入院后第5天外出检查时,在电梯旁再次出现晕厥,数秒后意识完全恢复,医务人员赶到时患者意识已完全恢复,神志清晰,血压120/80 mm Hg,但ECG却显示Ⅲ度房室传导阻滞, 心室率38次/分,回到病房后给予连续心电监护,20分钟后患者自行恢复为窦性心律,心率60~70次/分。患者此次晕厥的发作证实了我们的判断,即心律失常导致的晕厥,但是晕厥当时的心律(率)及有无合并快速心律失常并不明确,因此,我们继续完善检查,并安排安装起搏器事宜。入院第8天患者卧床聊天时再次突发意识模糊,呼叫有反应,ECG显示:P波频率约130次/分,未下传,心室停搏约6 s,之后为室性逸搏,心室率32次/分。给予阿托品1 mg、异丙肾上腺素0.5 mg静脉推注,5分钟后患者意识完全恢复。至此,患者间歇性Ⅲ度房室传导阻滞、心室停搏诊断明确,紧急植入临时起搏器。器质性心脏病是何病因?为何患者在院外晕厥没有频发的趋势,而入院后发作频繁?是否存在可逆性因素促发?电解质紊乱、甲状腺功能异常、感染、低氧等均可诱发心律失常,入院后检查已除外了甲状腺功能异常、感染、低氧等诱因,但患者有一个很重要的问题——低血钾。因此我们回顾了患者的血钾情况(如下表)。
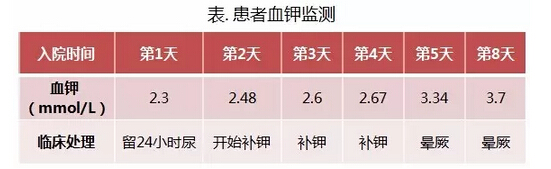
上表表明患者在低血钾时没有频繁出现晕厥,而当血钾升至相对正常后连续出现晕厥,如何解释此现象?从理论上讲,在静息状态下,细胞膜内钾离子的高浓度和安静时膜对钾离子的通透性是细胞产生和维持静息电位的主要原因。高钾血症时心肌细胞的兴奋性改变取决于血钾增高的程度,呈双相型变化:轻、中度增高时静息膜电位降低的程度大于阈电位降低的程度,两者的间距缩短,兴奋性增加;严重高钾血症时由于膜电位过低,可兴奋的钠通道数目减少,膜兴奋性和传导速度降低,出现传导阻滞。我们考虑该患者长期低血钾,短期内补钾导致血钾上升过快,造成相对性高血钾,细胞内外钾离子浓度梯度减低,细胞兴奋性重度降低,因此出现了传导阻滞。找到了晕厥频发的促发因素,患者基础心脏病的病因又是什么呢?患者有多年高血压、低血钾病史,人院第1天血钾2.3 mmol/L,24 h尿钾定量25 mmol/L(尿钾排出增多),血气分析提示代谢性碱中毒[pH 7.46,PaCO245.4 mm Hg,PaO2 81.3 mm Hg,标准碱剩余(SBE)7.4 mmol/L],这些异常都指向了近年来越来越被临床医生重视,也是导致继发性高血压的常见原因——原发性醛固酮增多症。接下来的立卧位RAAS试验也证实了我们的诊断:卧位肾素0.03 ng/(ml·h)[0.13~2.50 ng/(ml·h)]、血管紧张素20 pg/ml(29.0~71.6 pg/ml)、醛固酮207.93 pg/ml(59.0~174.0 pg/ml),立位肾素0.07 ng/(ml·h)[0.13~2.50 ng/(ml·h)]、血管紧张素37.59 pg/ml(29.0~71.6 pg/ml)、醛固酮242.32 pg/ml(65.0~296.0 pg/ml)。肾上腺CT提示左侧肾上腺增生。因此患者原发性醛固酮增多症诊断明确。高血压本身可以导致左心室后负荷增加,长时间则左心房因左心室顺应性下降而首先扩大,继而左心室因代偿而逐渐肥厚、扩大。除了高血压造成的心脏损害,过多的醛固酮引起心肌细胞及血管平滑肌细胞增殖,可增强胶原酶活性,使胶原含量增加,最终引起心室舒张和收缩功能障碍,可使钙内流、钠内流及钠-氢交换增加,使钠钾ATP酶(钠钾泵)功能下降,动作电位时间延长,延缓复极,导致QT间期延长。因此,长期高血压的心脏靶器官损害和醛固酮的心脏毒性作用,共同导致了患者继发性心肌损害:心脏扩大,收缩功能下降,完全性左束支传导阻滞。而这种继发性心肌损害正是导致间歇性Ⅲ度房室传导阻滞、心室停搏,从而发生晕厥的基础。而短期内血钾上升促进了晕厥的频繁发作。至此,患者之前的一系列复杂情况都得到了解释。最终诊断:原发性醛固酮增多症,继发性高血压,扩张型心肌病(继发性),心脏扩大,完全性左束支传导阻滞,间歇性Ⅲ度房室传导阻滞,心室停搏。心功能Ⅰ级(NYHA)。给予永久双腔起搏器植入,螺内酯60 mg Tid,美托洛尔12.5 mg Bid,福辛普利10 mg Qd。
随访患者出院后无晕厥发作,血压控制在120~130 /80~85 mm Hg,螺内酯已经减为20 mg Tid,血钾维持在4~4.2 mmol/L,UCG提示左心室舒张末内径5.2~5.5 cm,射血分数55%~58%,心功能有所改善。
晕厥是循环系统较常见的症状,但从现象背后寻本质并非易事,本例通过抽丝剥茧,发现晕厥背后的本质是原发性醛固酮增多症导致了一系列临床问题。诊疗过程中也认识到对于已经出现器质性心脏损害,尤其是伴有缓慢性心律失常、长期低钾血症的原发性醛固酮增多症患者,过快纠正低钾血症时,可能会加重传导阻滞。
相关知识点评——血钾水平对心电生理及心律失常的影响

正常成人体内钾总含量为每千克体重50~55 mmol。总钾量的98%左右存在于细胞内,仅2%左右在细胞外液及血液循环中。正常人体钾的摄入和排出处于动态平衡,保持血清钾浓度在3.5~5.5 mmol/L之间。钾离子参与静息电位的形成,细胞内外钾离子浓度梯度为35~40:1,有多种钾通道参与的钾离子外流形成心肌细胞动作电位复极的主要电流。钾的摄入及排出和细胞内外转运异常可造成血钾水平异常,胰岛素降低、β受体激动、醛固酮降低及血液pH降低可造成血清钾离子水平增高。
低血钾引起的心电生理异常与心律失常
血钾过低可抑制细胞膜对钾的通透性,静息电位减小而更接近阈电位,舒张期自动去极化增强,心肌细胞兴奋性增高,传导性降低。心肌细胞复极时程延长及细胞内Ca2+超载促进早后除极(EAD)和延迟后除极(DAD)的形成,导致快速心律失常,包括室上性心动过速、尖端扭转型室性心动过速(TdP)和心室颤动等恶性室性心律失常。
心电图改变:轻度低钾时T波幅度降低,而后ST段压低,T波倒置,PR及QT间期延长,U波出现,血钾低于2.7 mmol/L时80%患者心电图有U波,同时可合并TdP等快速性室性心律失常。需要注意的是巨大的U波可能会掩盖T波,易被误认为是高钾血症出现的高尖T波,但高钾血症的高尖T波通常基底部较窄,且QRS波增宽。
治疗低钾血症的有效方法是静脉或口服补钾,低钾合并TdP时应补充镁盐并按TdP的治疗原则进行紧急处理,补钾时应注意肾功能,避免补钾浓度过高或速度过快,导致高钾血症。
高血钾引起的心电生理异常与心律失常
细胞外液钾离子浓度过高或增高速度过快时,延迟整流钾电流激活。动作电位时程缩短。高钾血症时心肌细胞的兴奋性改变取决于血钾增高的程度,呈双相型变化:轻、中度增高时静息膜电位降低的程度大于阈电位降低的程度,两者的间距缩短,心肌细胞兴奋性增加,传导速度增快;严重高钾血症时由于膜电位过低,可兴奋的钠通道数目减少,心肌细胞兴奋性降低,传导性减低。因此高钾血症合并的心律失常既可以是快速性的,如折返性心动过速和心室颤动(相对较低浓度时),也可以是缓慢心律失常和心脏停搏(更高浓度时)。
高钾血症心电图的最早表现为T波对称、高尖,T波变化多见于胸前导联。左心室肥厚劳损相关的T波倒置在高钾血症时可能消失。血钾水平超过6.5 mmol/L时,心肌细胞的传导速度降低,由于心房肌细胞更敏感,P波低平和PR间期延长可能出现于QRS间期延长之前。血钾水平进一步增高,P波消失,可出现窦房阻滞和房室阻滞、室内阻滞等。血钾水平极高时,显著增宽的QRS波与T波融合,呈正弦波形,心室内传导完全阻滞或发生心室颤动。
心电图改变和心律失常的严重程度受血钾增高速率的影响更大,甚于补钾的绝对量和细胞外液钾离子的最终浓度,囚此补钾速率过快可能出现与高血钾程度不平行的心电图改变和心律失常。心电图异常的程度也受其他多种因素的影响,如酸中毒、高钠血症或高钙血症可掩盖高钾血症的作用,使心电图的改变不明显。
治疗方法:静脉给予氯化钙或葡萄糖酸钙可以迅速有效地抑制高钾血症对房室传导和室内传导的影响,拮抗其心脏毒性,防止心室颤动及心脏停搏的发生。而高钾和低钙可发生协同作用,促进心室颤动发生,应予避免。碳酸氢钠以及胰岛素葡萄糖联合使用都能促进钾离子进入细胞,降低细胞外钾离子水平,但起效相对较慢,适用于轻、中度高钾或不合并致命性心律失常的情况下。体内过高的钾也可以通过阳离子交换树脂和血液透析清除。
来源:《北京大学第一医院大内科复杂病例巡诊精粹》



 京公网安备 11010102002968号
京公网安备 11010102002968号