一名电风暴患者的治疗:心外膜导管消融的作用
发布于:2016-03-14 09:45
临床病例
53岁,男性,因严重电风暴(ES)转诊到我中心进行治疗。患者在结束商务会议回到酒店房间后,因发生复发性室性心动过速(VT)在30分钟内经植入式心律转复除颤器(ICD)除颤76次。患者于16年前因出现晕厥,并且电生理检查诱发VT而安装ICD。当时,患者接受冠脉造影检查除外了冠脉疾病。然而,超声心动图显示左心室收缩功能中度受损,射血分数为38%,同时显示室壁运动异常。这种非缺血性心肌病被认为是陈旧性心肌炎导致的。
发生ES后,患者首先被当地大学医院的重症监护室收治。12导联心电图显示为心率188次/分(图1A)的单形性VT。在依次应用β受体阻滞剂、胺碘酮和利多卡因治疗后,患者被镇静后在全身麻醉下接受了气管插管,病情稳定了。在最初控制阶段,患者被转诊到我们中心进行进一步治疗,为了预防ES再发,避免长期应用胺碘酮造成潜在的严重不利影响的风险,我们为患者实施了导管消融。
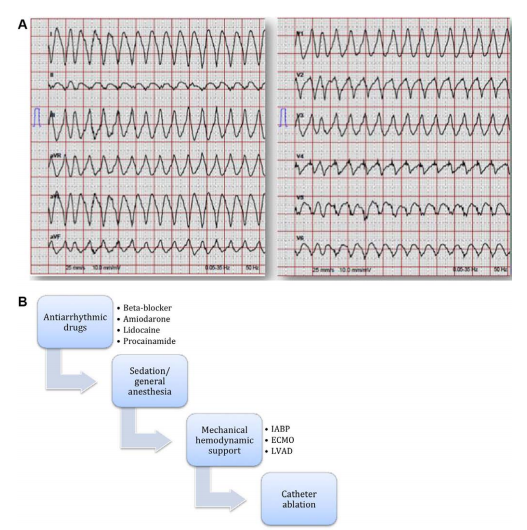
图1.
A.十二导联心电图显示单形性室性心动过速(VT),主轴向下,Q波出现在I导联,未出现在aVF导联,QRS波呈右束支传导阻滞形态,V1~V3导联为正向,V4~V6导联为负向,伴有伪δ波和延迟类本位曲折,这表明来源于左室外侧壁中间部位心肌。
B.电风暴的逐步治疗。应根据具体的血流动力学和心律失常情况个体化实施不同步骤治疗患者。抗心律失常药物可以依次使用,如果必要可组合使用,但需要警惕潜在的致心律失常风险。
ECMO,体外膜肺氧合;IABP,主动脉内球囊反搏;LVAD,左心室辅助装置。
概述
ES是一种危及生命的医疗紧急情况,定义为24小时内VT或室颤发作≥3次且需要干预。如果VT导致血流动力学不稳定或者存在较多合并症,必须考虑强制性入住重症监护病房、镇静、插管以及机械性血流动力学支持(图1B)。急性治疗的目的是减少室性心动过速的负担,提高生存率。需要筛查并立即纠正ES的触发因素,如心肌缺血、急性心脏衰竭、电解质紊乱、缺氧、与毒品有关的心律失常和甲状腺功能亢进。急性期抗心律失常药物治疗,包括β受体阻滞剂、胺碘酮、利多卡因或普鲁卡因胺,被认为可抑制心室快速性心律失常。这些药物可以依次使用,如果必要可组合使用,但需要警惕潜在的致心律失常风险。持续性VT反复发作伴有血流动力学改变或出现心室颤动,必要时需要应用电除颤终止发作。
患者潜在的结构性基础心脏病,持续单形性VT是通常是由于心肌基础病变导致的,即:心肌梗死瘢痕或非缺血性心肌病的纤维变性、致心律失常性右室心肌病/发育不良、肉样瘤病、淀粉样变性、南美锥虫病、手术切口等。密集的瘢痕中残存的心肌细胞使得局部传导缓慢,加之区域内解剖或功能传导阻滞,引起电传导的环形通路。对应的心动过速QRS波群是典型的单形性,由环形通路的位置决定,特别是心动过速前向传播和正常心肌去极化的特定出口区。只要有可能,临床上应使用12导联心电图记录VT以显示心动过速的类型,识别心室内心律失常的发生部位。临床VT心电图为电生理导管标测和消融提供最初的指导。右束支传导阻滞形态的QRS波群提示位置在左心室,而左束支传导阻滞的波形支持位点处于右心室或室间隔。心动过速时QRS波群的主波向上表示出口位于心脏下壁,而主波向下表明出口位于上位区域。V3导联S波显著表示出口位于心尖处,优势R波是由于出口来自于心室基底部导致的。心外膜VT由宽QRS波群组成,波头首先从心外膜向心内膜传导或在进入心内膜层前跨过心外膜,然后整个心室去极化。以QRS波增宽为特征的原因是初始波粗钝,从最早的心室激活到最早发生快速偏转(伪δ波)的时间>34ms。另一个心电图参数为V2导联最早的心室激活到R波峰值的时间间隔(类本位曲折),>85ms提示存在心外膜VT环路。心外膜VT多见于非缺血性扩张型心肌病、心肌炎或致心律失常型右室心肌病/发育不良的患者。这些患者的心肌存在弥漫性纤维变性,心室的心外膜层可以参与瘢痕组织形成。因此,VT环形通路可能主要位于心外膜组织,如果采取导管消融治疗,应考虑采用心内膜和心外膜的联合路径。详细分析VT患者的心电图有助于识别可能获益于心内膜和心外膜导管标测和消融的患者。通常事先做好决定,为了保证心外膜导管路径的安全,不应抗凝治疗。另外,如果有必要,在心内膜标测和消融后,因心外膜穿刺应逆转肝素化。
与单形性VT不同,心脏结构正常患者的VT多态性常是由于心肌缺血或离子通道病(长或短QT综合征,Brugada综合征,儿茶酚胺敏感性多形性VT)导致的。假若这样,抑制心律失常的主要策略是尽可能地治疗基础病。对于出现多态性VT的难治性ES患者,可尝试使用导管消融消除室性早搏触发点。
病例解析
在心律初步稳定后,患者被送往电生理实验室,当时为窦性心律。在透视引导下,使用Touhey针(最初设计用于硬膜外穿刺)由剑突下心包穿刺。利用对比染料注射确认穿刺入心包腔,导管沿着心室壁穿过两个心室(图2A)。左心室心外膜和心内膜联合电解剖测标显示心肌特征,以识别瘢痕组织的边界区,选用3.5mm可操作灌注冷却射频消融电极连接接触力传感器(图2B)。程序性刺激诱发了四种不同的VT,循环时间312ms~336ms,包括临床记录的VT,均出现血流动力学不稳定。因此,VT没有激活标测,只获得有限的拖带标测。然而,窦性心律时心外膜标测识别出低电压部位内一个晚电位区域,位于左室侧壁中间室壁(图2B和图3A)。在这个区域内选定起搏点获得良好的起搏图形(定义为窦性心律和VT期间起搏时QRS形态一致),这表明消融导管位于VT环形通路的部位(图3B)。在这些部位实施起搏诱发VT,以显示舒张中期电位(图3C)。在这个位置释放高频能量,导致VT终止(图3D)。在消融期间同时实施冠脉造影,以保证射频部位距离右冠状动脉至少距离5mm(图3E)。由于在这些部位起搏时不能定位膈神经,因此建议与膈神经保持安全距离。消融后,所有VT通过2个不同的位点多达4次程序刺激的额外刺激不能诱发(右心室尖部和先前消融导管折返通路的附近)。患者在停用抗心律失常药物后2天出院。分别在1个月和3个月随访,没有心律失常发作触发植入式心律转复除颤器。
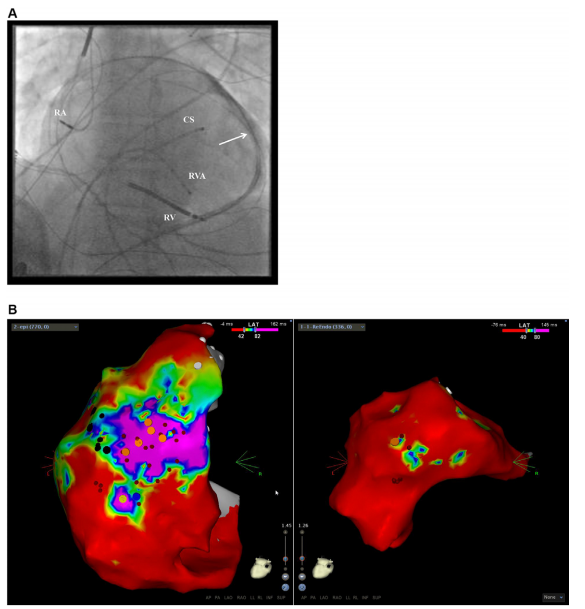
图2.
A.利用对比染料注射确认穿刺入心包腔,导管(箭头)沿着心室壁穿过两个心室,之后8.5F可操纵导管引入到心外膜实施标测和消融。CS显示导管在冠状窦;RA,右心房导丝;RV,右心室导丝;RVA,右心室尖部导管。
B.CARTO 3(Biosense Webster, Diamond Bar, CA)显示后前视图电解剖标测图像,图像显示窦性心律时获得并标注的晚电位位点,晚电位定义为局部心室诱发电位发生在表面QRS波群之后,常位于瘢痕部位中或边缘区,表明潜在的VT部位。颜色编码代表晚电位的局部活动时间:激活早期以红色显示;较晚的激活以黄色、绿色和蓝色显示;紫色为最晚激活部位。与心内膜(右侧)相比,电解剖标测显示心外膜(左侧)的晚电位区域更大的。心外膜(红点)处成功实施消融。膈神经的定位以黑点定位,主动脉瓣环以白点定位,并用橙色的点分级诱发电位。
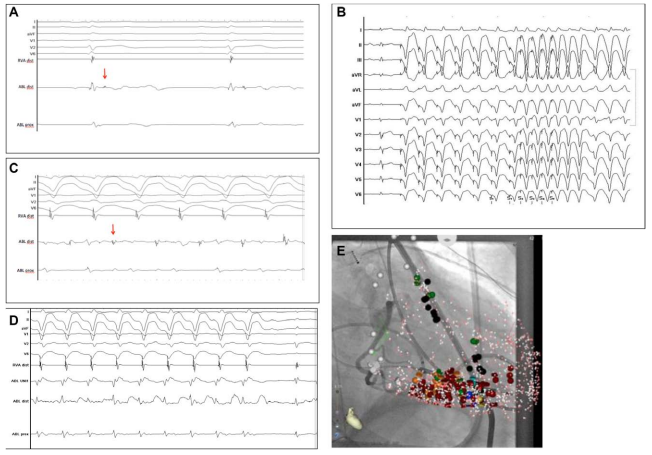
图3.
A.体表心电图(顶部)和当地医院远端标测电极获得的窦性心律描记图(ABL dist)显示晚电位(箭头)在晚电位区域中心,在电生理解剖图上以紫色表示(图2B,左)。
B.在该位点起搏获得了良好起搏图形(定义为窦性心律和VT期间起搏时QRS形态一致),这表明消融导管位于VT折返通路的部位。
C.同一部位在VT时显示舒张中期电位(箭头)。
D.这个位置释放高频能量,导致VT终止。
E.心外膜消融术(红点)实施部位与右冠状动脉保持安全距离(>5mm)(冠状动脉在图中显示),通过起搏定位膈神经(黑点)。
结 论
作为紧急情况,迅速治疗ES患者是极为重要的。此外,重症患者可考虑快速转诊接受导管消融治疗。心内膜与心外膜消融途径取决于心律失常发生部位,与基础疾病的类型此相关。比如,缺血心肌病患者可能需要心外膜消融,因为心律失常部位常位于心外膜,因此可能不适合单独心内膜消融。详细的VT心电图分析有助于确定可能从心外膜导管消融中获益的亚组。
转自:医脉通
责编:Yvonna



 京公网安备 11010102002968号
京公网安备 11010102002968号