ACS合并房颤的抗栓策略--最新研究证据与指南见解
发布于:2016-01-20 13:54
文 / 王勇 中日友好医院
中日友好医院;中日友好医院心血管病中心主任、心脏内科主任,主任医师,教授,博士研究生导师;中华中医药学分会介入心脏病学专家委员会副主任委员,中国老年医学中心联盟常委,中国老年学会心脑血管病专业委员会常委,中国医疗保健国际交流促进会动脉粥样硬化血栓疾病防治分会常委,中国医师协会心血管内科分会专家委员会委员,中国医师协会冠脉介入专业委员会委员,中华医学会北京分会心血管病委员会委员,北京大学医学部心血管内科学系专家委员会委员,北京医学会心电生理和起搏分会第一届委员会委员;《中华老年医学杂志》《中国心血管杂志》《心血管病学进展杂志》等杂志编委。近年承担或参加国家级、省部级及院级等各级科研课题 20 余项,主编专著 3 部、参编专著 10 余部,国内外杂志发表论文 100 余篇。
中国房颤患者近 1000 万,其中 20% ~ 30% 合并冠心病。急性冠脉综合征(ACS)患者中 10% ~ 20% 合并房颤,其中高龄和心肌梗死患者患病率更高。众所周知,中国正处于老龄化时代,老年人口数量已超过 1 亿,且以 1000 万 / 年的速度递增,ACS 合并房颤将成为未来常见的疾病。房颤会显著增加患者死亡、缺血性卒中等不良事件的风险, 80% 的房颤患者都具有口服抗凝药(OAC)的指征。当 ACS 患者合并房颤时,无论是单纯抗凝还是抗血小板治疗,都难以达到预防卒中或冠脉血栓事件的目标,因为两种血栓的类型不同。ACS 的血栓主要富含血小板,需要抗血小板治疗;而房颤时由于心房内局部湍流、血液瘀滞、高凝等原因,血栓类似于静脉血栓,富含纤维蛋白和红细胞,需要抗凝治疗,因此ACS 合并房颤的患者往往需要抗凝加抗血小板治疗。对ACS 合并房颤的患者如何提供有效、安全、易于接受的抗栓治疗策略成为临床专注的热点。
PCI术前停用 OAC及桥接治疗的选择
目前,尚无十分充分证据支持长期应用 OAC 的房颤患者在 PCI 术前使用肝素或低分子肝素替代 OAC 进行桥接治疗。2015 年 6 月,BRIDGE 试验结果显示,术前停用华法林的房颤患者围术期进行或不进行桥接抗凝治疗(低分子肝素)不影响血栓栓塞的发生,而且放弃桥接抗凝治疗降低了大出血风险,可带来净临床获益,这为我们临床治疗提供了新的思路。OAC 停药时间长短、术后何时启用取决于对患者血栓形成、出血风险的个体化评估。2014 年美国心脏协会 / 美国心脏病学会 / 美国心律学会(AHA / ACC / HRS)房颤患者管理指南提高了经桡动脉穿刺的地位。研究显示,经桡动脉穿刺前不间断OAC 抗凝策略不会增加 PCI 围术期出血并发症。对于新型口服抗凝药(NOAC),建议在非紧急 PCI 前停用 48 h,以肝素或低分子肝素取而代之。
ACS 合并房颤时及PCI术后抗栓策略的选择
ACS 合并房颤时及 PCI 术后如何选择抗栓策略?答案可以概括为兼顾与平衡。兼顾,是指 ACS 合并房颤患者抗栓治疗既需要抗凝也需要抗血小板;平衡,则是需要衡量抗栓与出血的获益 / 风险,做到兼顾与平衡,才能实现理想的抗栓策略。
很多临床研究进行过联合抗栓策略的尝试,例如OAC+ 阿司匹林 + 氯吡格雷的三联治疗、阿司匹林 + 氯吡格雷或 OAC+ 氯吡格雷 / OAC+ 阿司匹林的双联治疗。2013 年,Saheb KJ 等研究者对 10 项前瞻性 / 回顾性研究进行了荟萃分析(n=6269),受试者为具有长期 OAC适应证且接受了支架置入术的患者,随机接受 OAC+ 阿司匹林 + 氯吡格雷 vs 阿司匹林 + 氯吡格雷治疗,随访1 年~ 2 年,主要终点是主要不良心脏事件(MACE)、心梗及支架内血栓。结果发现三联抗栓与双联抗血小板治疗 (DAPT) 相比,显著降低了缺血性卒中风险(HR 0.27, 95% CI 0.13 ~ 0.57),但严重出血风险升高了 47%,轻微出血风险升高了 55%,这项荟萃分析揭示了三联抗栓治疗在降低卒中风险的同时增加了出血风险。
另外一项关于三联 vs DAPT 的临床研究是 2013 年的丹麦全国注册研究亚组分析。受试者是长期口服抗凝药+PCI 患者,其中 90.2% 患有心梗。患者接受了 OAC+氯 吡 格 雷(n=548)vs OAC+ 阿 司 匹 林 + 氯 吡 格 雷(n=1896)治疗。结果发现,三联抗栓治疗早期及晚期出血风险均显著增高,DAPT 组的出血风险较三联组有减少趋势(HR 0.78, 95%CI 0.55 ~ 1.12),但全因死亡率未见明显差异(HR 0.87, 95%CI 0.56 ~ 1.34),心梗及冠心病死亡有降低趋势(HR 0.69, 95%CI 0.48 ~ 1.00 )。另外的随机对照试验(RCT)还有 WOEST 研究(n=573),受试者也是长期口服抗凝药 +PCI 患者,其中 27.5% 为ACS 患者,治疗策略与丹麦研究相同,随访 12 个月。WOEST 研究发现,OAC+ 氯吡格雷(75 mg / 天)治疗1 年可降低出血风险达 64%;DAPT 组预防缺血风险不劣于三联治疗组,且 DAPT 组死亡风险显著下降。这表明时程过长的三联治疗可增加患者不良事件,有害无益。目前仍有相关临床研究正在进行之中,例如 ISAR-TRIPLE及 MUSICA-2 研究。
总之, 三联抗栓治疗缺血性卒中预防效果优于DAPT,但出血风险会明显增加(三联>华法林 + 氯吡格雷>华法林 + 阿司匹林>DAPT)。对于降低心梗和死亡事件,各种抗栓策略间并无明显差异,OAC+ 阿司匹林及 DAPT 均会增加全因死亡率,唯独 OAC+ 氯吡格雷没有出现这一结局。
对于减少三联抗栓治疗出血并发症的策略:(1)PCI首选经桡动脉穿刺;(2)支架类型首选生物可吸收支架(BRS),新一代药物洗脱支架(DES)可降低出血风险,低出血风险(HAS-BLED 评分 0 ~ 2)者推荐新一代DES;(3)P2Y12 受体抑制剂仍首选氯吡格雷,普拉格雷/ 替格瑞洛仅在氯吡格雷 / 阿司匹林抵抗或支架血栓时考虑使用;(4)如使用华法林,维持 INR 2.0 ~ 2.5;如使用NOAC,推荐较低剂量(达比加群 110 mg bid、利伐沙班15 mg qd、阿哌沙班 2.5 mg bid);(5)质子泵抑制剂的应用可减少三联抗栓的消化道出血风险。
新型口服抗凝药的应用
以华法林为代表的维生素 K 拮抗剂自上世纪 50 年代问世以来一直是唯一和不可替代的口服抗凝药物。但该药物本身及其使用过程中仍存在诸多问题:代谢易受食物、药物等因素影响,药物起效、失效时间长;个体对华法林的治疗反应与基因背景有关;华法林治疗窗口窄,需频繁监测患者凝血功能等。多年来,人们一直致力于更安全有效及更方便的新型抗栓药物的研发,目前有直接凝血酶抑制剂(达比加群)、直接 Xa 因子抑制剂(利伐沙班、阿哌沙班和依度沙班)等新型抗凝药。相比于华法林,NOAC 的药代动力学特性更稳定,受药物、食物等因素的影响小,而且起效与失效速度快,不需要检查患者凝血指标来调整剂量,使用更为方便。但目前尚无研究直接评估 NOAC 在 ACS 合并房颤患者中的应用情况,ROCKET-AF、ARISTEOLE、RE-LY 等研究显示利伐沙班、阿哌沙班、达比加群等药物引起的颅内出血风险低于华法林,NOAC 的出血风险与剂量相关,用药剂量越大出血风险越高,因此联合用药时应降低 NOAC 使用剂量。目前无充分证据支持 NOAC 优于华法林。
国内外主要指南梳理
近年来的房颤指南有 2014 年非瓣膜病房颤合并急性冠脉综合征和 / 或拟接受经皮冠脉或瓣膜介入术患者的抗栓治疗管理:ESC / EHRA / EAPCI / ACCA 联合共识、2014 年 AHA / ACC / HRS 房颤患者管理指南及 2015 年中国房颤患者卒中预防指导规范,ACS 指南包括 2015 年ESC NSTE-ACS 管理指南及2015 年中国 STEMI 诊疗指南。
2014 年非瓣膜病房颤合并急性冠脉综合征和 / 或拟接受经皮冠脉或瓣膜介入术患者的抗栓治疗管理共识推荐,对于发生心脏急性缺血事件 / 行 PCI 术的房颤患者首先应进行栓塞风险和出血风险评估(CHA2DS2-VASc 评分与HAS-BLED 评分),具体评估步骤及抗栓治疗策略选择见图 1。
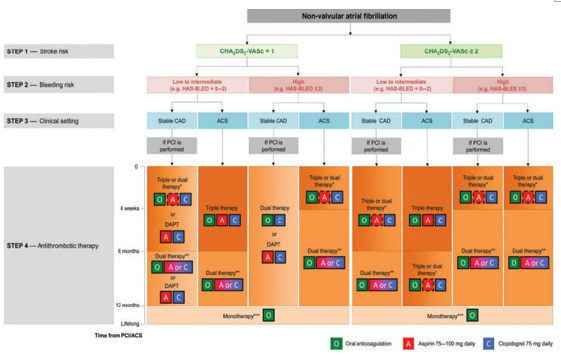
图 1 抗栓治疗策略(O:口服抗凝药;A:阿司匹林;C:氯吡格雷)
注:第四步中背景颜色梯度反映了抗凝治疗强度,暗色表示高强度,亮色表示低强度
在个体化治疗中,医生应根据栓塞 / 出血风险评估决定抗栓时程:如果出血风险高、血栓风险低,倾向于缩短三联抗栓时程;但如果使用的是第一代 DES,出血风险较低、血栓风险较高,则倾向于延长三联抗栓治疗。在抗凝治疗过程中,应注意以下几个问题:使用注射抗凝药时停用口服抗凝药;考虑使用比伐卢定代替肝素;三联抗栓时华法林 INR 目标 2.0 ~ 2.5,治疗窗内时长>70%;NOAC 和抗血小板药联用时减小剂量。另外,对于血管重建 / 距上一次缺血事件 1 年后使用单药抗凝治疗的患者,如合并高危因素(左主干、前降支近段支架、复发心肌梗死),可联用氯吡格雷或阿司匹林;不鼓励使用GPⅡb/Ⅲa 抑制剂及新型 P2Y12 抑制剂;不应将新型P2Y12 抑制剂作为三联治疗的一部分,除非使用 OAC+氯吡格雷 + 阿司匹林时发生确诊的支架内血栓。
2014 年 AHA / ACC / HRS 房颤管理指南推荐 PCI 术中置入 BMS 最短化 DAPT 的治疗时间;对于血运重建+CHA2DS2-VASc ≥ 2 的患者,建议 OAC+ 氯吡格雷,不建议使用阿司匹林; 华法林加氯吡格雷的 DAPT 较三联治疗出血风险更低且并不增加血栓栓塞风险。
2015 年中国房颤患者卒中预防指南推荐,ACS 合并房颤患者尽可能避免使用 DES,以减少对三联抗栓的需求; 置入 BMS 的房颤患者可短期三联抗栓(4 周),随后长期华法林 + 阿司匹林或氯吡格雷治疗;置入 DES 者需更长时间的三联抗栓治疗(西罗莫司、依维莫司和他克莫司洗脱支架治疗至少 3 个月,紫杉醇洗脱支架应治疗至少 6 个月),随后华法林 + 氯吡格雷(75 mg Qd)或阿司匹林(75 mg Qd ~ 100 mg Qd)治疗 1 年,必要时可联用 PPI 或 H2 受体拮抗剂。
2015 年 ESC NSTE-ACS 管理指南推荐:ACS 合并房颤患者都应在入院时开始抗凝治疗,除非有禁忌症。NSTEMI 患者如既往无卒中 / TIA 病史,缺血风险高且出血风险低,在使用阿司匹林和氯吡格雷的情况下,可在注射用抗凝药结束后开始使用低剂量利伐沙班 (2.5 mg bid, 使用 1 年 )。
2015 年中国 STEMI 指南建议 CHA2DS2-VASc 评分≥ 2的房颤患者,应予以华法林治疗,但必须注意出血风险;DES 后接受 DAPT 治疗的患者应控制 INR 在 2.0 ~ 2.5 之间;出血风险大的患者可使用华法林 + 氯吡格雷治疗。综上所述,ACS 合并房颤患者抗栓需求与出血风险叠加,如何选择有效、安全的抗栓治疗策略成为临床专注的热点。但目前循证证据水平不足,指南、共识多来自亚组分析和队列研究, 今后需要高质量大规模的随机对照临床试验(RCTs)为临床决策提供证据 。在目前的治疗中,ACS 合并房颤患者选择抗栓治疗方案之前,应充分评估其缺血性卒中、出血风险、再发冠脉事件风险,个体化选择抗栓治疗方案,使临床获益最大化。
来源:《医心评论》2015年04期



 京公网安备 11010102002968号
京公网安备 11010102002968号