CICI2016|杨杰孚:心力衰竭诊断及治疗进展—2016ESC、ACC/AHA/HFSA心衰指南要点
发布于:2016-08-02 15:38
2016年7月22~24日,第十三届心脏影像及心脏干预大会(CICI2016)在北京国家会议中心如期举行。北京医院心内科主任杨杰孚教授就心力衰竭诊断和治疗进展作了介绍和详细讲解。

在发表于JACC的《Heart Failure 2013》中,Braunwald指出“过去的半个世纪,CVD预防、诊断和管理进步明显,发达国家CVD死亡降低了2/3,ACS、瓣膜和先天性心脏病、高血压、心律失常的病死率,都显著减低。只有心衰领域是个例外”。《2007 慢性心力衰竭诊断治疗指南》中也指出中国心衰现状:10个省市的35~74岁城乡居民样本15518人,心衰患病率为0.9%,至少有400万心衰患者。心衰患者和高危人群数量相当庞大。目前,心衰仍是CVD领域尚未被征服的“挑战”。
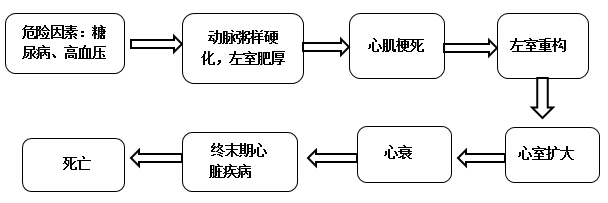
心衰诱发过程
近期全球心衰诊疗指南的持续发展和更新:
《2014中国心力衰竭诊断和治疗指南》公布;
2015HFA/ESC/EuSEM/SAEM:急性心衰的院前和院内管理建议;
2016 ESC急性及慢性心衰诊断及治疗指南;
2016 ACC/AHA/HFSA指南。
欧洲和美国心衰诊治指南十大亮点
一、推荐应用新的流程来诊断非急性状态下的心衰
新流程主要基于疾病的临床评估(病史、体格检查和静息电图)、循环例钠肽和经胸超声心动图评估。同时,指南强调,BNP的切点水平可用于排除心衰。排除心衰的BNP切点水平,用于急性或非急性的心衰的阴性预测值相似且偏高(0.94-0.98),而阳性预测值偏低(非急性心衰[0.66-0.67]),急性心衰[0.44-0.57])。因此,BNP的切点水平推荐用于排除心衰,而非确诊心衰。(心衰的BNP切点水平:NT-proBNP≥125pg/ml;BNP≥35 pg/ml)
二、推荐在疑诊或已确诊的心衰患者中进行经胸超声心动图
以经胸超声心动图评估心肌的结构和功能,同时检测左心室射血分数(LVEF)。
心力衰竭最新分类 :
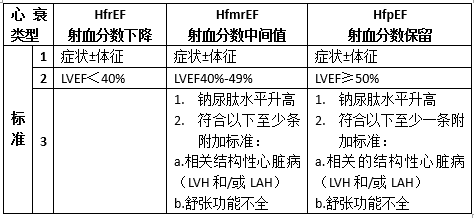
(LAE=左心房扩大;LVH=左心室肥厚;钠尿肽水平升高: bBNP>35pg/ml和/或NT-proBNP>125pg/ml)
三、为预防或延缓心衰发生,延长寿命,推荐治疗策略:
治疗高血压
在冠心病或冠心病高危人群中应用他汀
在无症状的左室功能不全患者中应用ACEI
在无症状的左室功能不全和既往有心梗史的患者中使用β受体阻滞剂
四、HFrHF患者推荐治疗策略:
有症状的HfrHE患者:推荐联合ACEI(如不能耐受ACEI则选用ARB)、β受体阻滞剂和醛固酮受体拮抗剂(MRA)
在接受上述治疗后仍持续有症状:推荐奖ACEI替换为血管紧张素脑啡肽酶抑制剂(ARNI)Sacubitril/缬沙坦复方制剂。
在有充血症状和体征的心衰患者中:推荐使用利尿以及改善症状和运动耐量
2016年5月20日,ACC/AHA/HFSA发布了指南关于心衰新型治疗药物的更新,2016ACC/AHA/HFSA指南更新同样推荐LCZ696 及伊伐布雷定用于HFrHF患者的治疗。
LCZ696 :
——血管紧张素受体脑啡肽酶抑制(ARNI):LCZ696,LCZ696是一种新型药物,可同时抑制脑啡肽酶,阻断AT1受体1-3。它又是一个盐复合物,含有两个活性阴离子,摩尔比1:12,3。
Ⅰ级推荐:对于慢性HfrEF患者,推荐给予下列肾素-血管扩张素系统抑制剂(ACEI/ARB/ARNI)联合基于证据的β受体阻滞剂和醛固酮拮抗剂治疗,以降低发病率和死亡率。
Ⅰ级推荐:对于NYHAⅡ或Ⅲ级,能够耐受ACEI或ARB的慢性有症状的HfrEF患者,推荐以ARNI替代ACEI或ARB,以进一步降低发病率和死亡率;ARNI不应与ACEI同时使用,在从ACEI转换为ARNI时,距离ACEI最后一次用药时间至少间隔36 h;ARNI不应用于有血管性水肿病史的患者。
伊伐布雷定:
Ⅱa级推荐:对于已经遵循指南进行治疗的有症状的、慢性稳定性HfrEF患者(NYHAⅡ或Ⅲ级,LVEF≤35%),在已经接受最大耐受剂量的β受体阻滞剂的情况下,窦性节律却心律≥70 bpm时,应用伊伐布雷定治疗可减少心衰住院风险。
五、埋藏式除颤器(ICD):
对发生过血流动力学不稳定的室性心律失常幸存者,优化药物治疗3个月以上仍有症状且LVEF≤35%的心衰患者,推荐植入心律转复除颤器(ICD),不推荐在心梗后40天内植入ICD,因为此时机不改善预后。
六、心脏在同步化治疗(CRT):
最优化药物治疗3个月以上:仍有症状且LWEF≤35%、窦性心律、QRS波群宽度≥130 ms且呈左束支传导阻滞形态的心衰患者,推荐心脏在同步化治疗(CRT),以改善症状并降低死亡率。(QRS波群宽度<130 ms是植入CRT的禁忌证)。
七、疑诊为急性心衰的患者:
对此类患者应尽可能缩短所有诊断和治疗决策时间。在起病初始阶段,如果患者存在心源性休克和/或通气障碍,需尽早提供循环支持和/或通气支持。
八、迅速识别合并威胁生命的临床情况和/或易感因素(简写为CHAMP),并给予指南推荐的流程处理。
急性冠脉综合征(acute Coronary syndrome)
高血压急症(Hypertension emergency)
心律失常(Arrhythmia)
急性机械并发症(acute Mechanical cause)
急性肺栓塞(acute Pulmonary embolism)
九、在急性心衰早期阶段,选择何种最优治疗策略需给予临床特性的评估。
如是否存在充血和外周低灌注。(谨记低灌注不是低血压的同义词,但低灌注往往伴随中低血压。)
十、推荐在多学科护理和管理体系中协作收治心衰患者,以降低心衰的住院率和死亡率。
急性心衰更新要点
1. 急性心力衰竭(AHF)更新点
早期启动适当治疗,遵循急性冠脉综合征(ACS)确立的“最佳治疗时间”(time to therapy)
基于是否存在充血和/或低灌注的临床特征,将AHF分为四类,并据此确定AHF诊疗的新流程。
血管扩张剂的推荐使用指征更新:SBP>90 mmHg(2012版SBP>110 mmHg)
2.AHF新分类
根据床旁体格检查,明确患者是否存在充血(湿VS干)和/或外周低灌注(冷 vs暖)将AHF分类一下四类:暖湿(灌注好,充血,最常见;冷湿(低灌注,充血);冷干(低灌注,无充血);暖干(灌注好,无充血),代偿。这种分类方法有助于指导临床治疗。
注:低灌溉并不等同于低血压,但低灌溉常伴随低血压
3.疑诊AHF的诊断方法推荐
推荐所有急性呼吸困难和疑似AHF患者检测血浆利钠肽水平(BNP、NT-proBNP或MR-proANP),以区分AHF和非心源性急性呼吸困难。[Ⅰ类,A级]
入院时,对所有疑似AHF患者推荐一下诊断检测:12导联ECG;胸部X-线检查,评估肺充血体征,并检查其他可能引起或加重患者症状的心源性或非心源性疾病;以下实验室血液检测:心肌肌钙蛋白、BUN(或尿素)、心肌酐、电解质(钠、钾)、葡萄糖、全血细胞计数、肝功能检查、TSH。
对于血流动力学不稳的AHF患者,推荐立即进行超声心动图检查;对于心脏结构和功能未知或可能已发生改变的患者,推荐在入院48小时内进行超声心动图检查。
4.诊断AHF的BNP阈值
以下值可以排除急性心衰:
BNP<100 pg/ml
NT-proBNP<300 pg/ml
MR-proANP<120 pg/ml
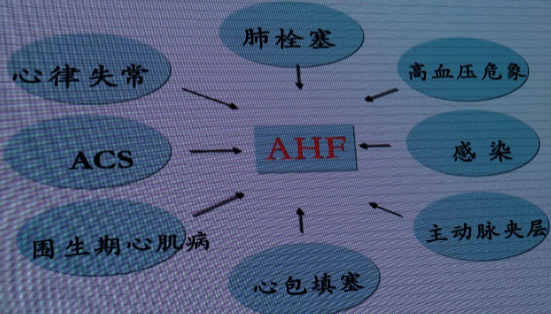
AHF诱发因素
5.AHF患者主要药物治疗推荐:
利尿剂:
有体液负荷过重的症状/体征确诊为AHF的所有患者,为改善症状,推荐静脉注射利尿剂。使用静脉利尿剂期间,建议定期检测症状、尿量、肾功能和电解质。(Ⅰ类,C级)
新发AHF患者或未服用口服利尿剂的慢性、失代偿性HF患者,推荐静脉注射呋塞米(或等效药物),初始计量为20 mg ~40 mg;慢性利尿剂治疗的患者,初始静脉注射剂量至少应与口服计量相当。(Ⅰ类,B级)
利尿剂采用间歇性静脉注射或连续输注给药,并根据患者症状和临床状态调整用药剂量和持续时间。(Ⅰ类,B级)
顽固性水肿或症状反应不足的患者应考虑联用拌利尿剂和噻嗪类利尿剂或螺内酯类利尿剂。(Ⅱb类,C级)
血管扩张剂:
对于没有症状性低血压的急性患者SBP>90mmHg推荐静脉应用血管扩张剂减轻症状。在静脉滴和静脉注期间,应当频繁检测症状和血压。(Ⅱb类,B级)
高血压性AHF患者,为缓解症状和减少充血,应将静脉注射血管扩张剂作为初始治疗方案。(Ⅱb类,B级)
正性肌力药物-多巴酚丁胺、多巴胺、左西孟旦、磷酸二酯酶Ⅲ(PDEⅢ)抑制剂:
低血压(SBP<90 mmHg)患者和/或血液灌注充分的情况下出现低灌注症状/体征的患者,为增加心输出量、升高血压、改善外周灌注和维护终末器官功能,应考虑短期静脉输注血管扩张剂。(Ⅱb类,C级)
如果β受体阻滞剂被认为是导致低血压激发灌注不足的原因,应考虑静脉灌注左西孟旦或PDEⅢ抑制剂,扭转β受体阻滞剂效应。(Ⅲ类,C级)
6.ICU/CCU入住标准
高危患者;(持续显著的呼吸困难、血流动力学不稳、严重心律失常、ACS引起的AHF);需要插管(或已插管);出现低灌注的症状/体征;SpO2<90%(尽管已给氧);呼吸时动用辅助呼吸肌,RR>25/min;心率<40或>130 bpm,SBP<90 mmHg.
7.AHF不同阶段的治疗目标
7.1即刻目标(ED/ICU/CCU):
改善血流动力学和器官灌注;恢复氧合;缓解症状;限制心脏和肾损伤;预防血栓栓塞;尽量缩短ICU停留时间。
7.2中期目标(住院):
确定病因与合并症;逐步调整治疗方案,控制症状和充血状态,优化血压;开始并根据病情逐步调整药物治疗;恰当患者选用医疗仪器治疗。
7.3出院前和长期管理:
制定周密计划,提供:a.制定药物治疗检测和调整的计划表,b.审查仪器治疗的需要和时机,c.由谁及何时随访患者;参加疾病管理程序、培训、改变生活方式;预防较早地再入院;改善症状、Qol和存活率。
来源:医心网
编辑:Nana
来源: 医心网



 京公网安备 11010102002968号
京公网安备 11010102002968号